சிகிச்சையின் விளைவு, எலும்பு முறிவுத் தொகுதியின் உடற்கூறியல் மறு நிலைப்படுத்தல், எலும்பு முறிவின் வலுவான நிலைப்படுத்தல், நல்ல மென்மையான திசுப் பாதுகாப்பைப் பாதுகாத்தல் மற்றும் ஆரம்பகால செயல்பாட்டு உடற்பயிற்சி ஆகியவற்றைப் பொறுத்தது.
உடற்கூறியல்
திதொலைதூர ஹியூமரஸ்ஒரு இடைநிலை நெடுவரிசை மற்றும் ஒரு பக்கவாட்டு நெடுவரிசையாக பிரிக்கப்பட்டுள்ளது (படம் 1).
படம் 1 டிஸ்டல் ஹியூமரஸ் ஒரு இடை மற்றும் பக்கவாட்டு நெடுவரிசையைக் கொண்டுள்ளது.
இடைநிலை நெடுவரிசையில் ஹுமரல் எபிபிசிஸின் இடைநிலை பகுதி, ஹுமரஸின் இடைநிலை எபிகொண்டைல் மற்றும் ஹுமரல் சறுக்கு உட்பட இடைநிலை ஹுமரல் கண்டில் ஆகியவை அடங்கும்.
பக்கவாட்டுத் தூண், ஹியூமரல் எபிஃபிசிஸின் பக்கவாட்டுப் பகுதியையும், ஹியூமரஸின் வெளிப்புற எபிகொண்டைலையும், ஹியூமரல் டியூபரோசிட்டி உட்பட ஹியூமரஸின் வெளிப்புறக் கண்டைலையும் உள்ளடக்கியது.
இரண்டு பக்கவாட்டு நெடுவரிசைகளுக்கு இடையில் முன்புற கொரோனாய்டு ஃபோஸா மற்றும் பின்புற ஹியூமரல் ஃபோஸா உள்ளது.
காய வழிமுறை
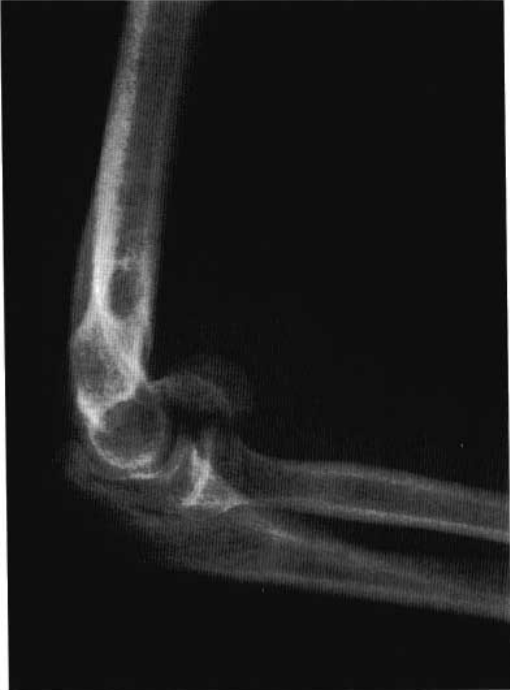
உயரமான இடங்களிலிருந்து விழுவதால் பெரும்பாலும் ஹியூமரஸின் சூப்பர்காண்டிலார் எலும்பு முறிவுகள் ஏற்படுகின்றன.
மூட்டுக்குள் எலும்பு முறிவு உள்ள இளம் நோயாளிகளுக்கு பெரும்பாலும் அதிக ஆற்றல் கொண்ட வன்முறை காயங்கள் ஏற்படுகின்றன, ஆனால் வயதான நோயாளிகளுக்கு ஆஸ்டியோபோரோசிஸ் காரணமாக குறைந்த ஆற்றல் கொண்ட வன்முறை காயங்கள் காரணமாக மூட்டுக்குள் எலும்பு முறிவுகள் ஏற்படலாம்.
தட்டச்சு செய்தல்
(அ)சூப்ரகாண்டிலார் எலும்பு முறிவுகள், காண்டிலார் எலும்பு முறிவுகள் மற்றும் இன்டர்காண்டிலார் எலும்பு முறிவுகள் உள்ளன.
(ஆ) ஹியூமரஸின் சூப்பர்காண்டிலார் எலும்பு முறிவுகள்: எலும்பு முறிவு இடம் பருந்தின் ஃபோஸாவிற்கு மேலே அமைந்துள்ளது.
(இ) மனிதக் காண்டிலார் எலும்பு முறிவு: எலும்பு முறிவு இடம் பருந்தின் ஃபோஸாவில் அமைந்துள்ளது.
(ஈ) ஹியூமரஸின் இடைக்கால் எலும்பு முறிவு: எலும்பு முறிவு தளம் ஹியூமரஸின் தொலைதூர இரண்டு கான்டைல்களுக்கு இடையில் அமைந்துள்ளது.
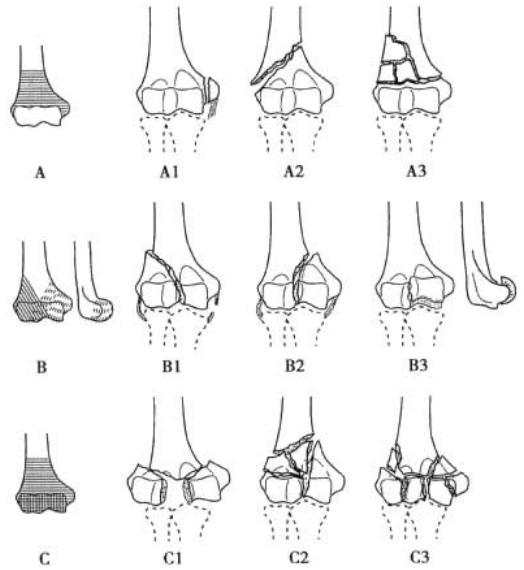
படம் 2 AO தட்டச்சு
AO ஹியூமரல் எலும்பு முறிவு தட்டச்சு (படம் 2)
வகை A: மூட்டுக்கு வெளியே ஏற்படும் எலும்பு முறிவுகள்.
வகை B: மூட்டு மேற்பரப்பு சம்பந்தப்பட்ட எலும்பு முறிவு (ஒற்றை-நெடுவரிசை எலும்பு முறிவு).
வகை C: டிஸ்டல் ஹியூமரஸின் மூட்டு மேற்பரப்பு ஹியூமரல் தண்டிலிருந்து முழுமையாகப் பிரிதல் (இருகோலம்னார் எலும்பு முறிவு).
எலும்பு முறிவின் விரிவடையும் அளவைப் பொறுத்து ஒவ்வொரு வகையும் மேலும் 3 துணை வகைகளாகப் பிரிக்கப்படுகின்றன, (அந்த வரிசையில் விரிவடையும் விரிவடையும் அளவுடன் 1 ~ 3 துணை வகைகள்).
படம்3 ரைஸ்பரோ-ரேடின் தட்டச்சு
ஹியூமரஸின் இடைக்கால் எலும்பு முறிவுகளின் ரைஸ்பரோ-ரேடின் வகைப்பாடு (அனைத்து வகைகளிலும் ஹியூமரஸின் மேல் கண்டைலார் பகுதி அடங்கும்)
வகை I: ஹியூமரல் டியூபரோசிட்டிக்கும் தாலஸுக்கும் இடையில் இடப்பெயர்ச்சி இல்லாமல் எலும்பு முறிவு.
வகை II: சுழற்சி சிதைவு இல்லாமல் கண்டைலின் எலும்பு முறிவு வெகுஜனத்தின் இடப்பெயர்ச்சியுடன் கூடிய ஹியூமரஸின் இடைக்கண்டில்லா எலும்பு முறிவு.
வகை III: சுழற்சி சிதைவுடன் கூடிய கண்டைலின் எலும்பு முறிவு துண்டின் இடப்பெயர்ச்சியுடன் கூடிய ஹியூமரஸின் இடைக்கண்டில்லா எலும்பு முறிவு.
வகை IV: ஒன்று அல்லது இரண்டு காண்டில்களின் மூட்டு மேற்பரப்பில் கடுமையான சுருக்கப்பட்ட எலும்பு முறிவு (படம் 3).
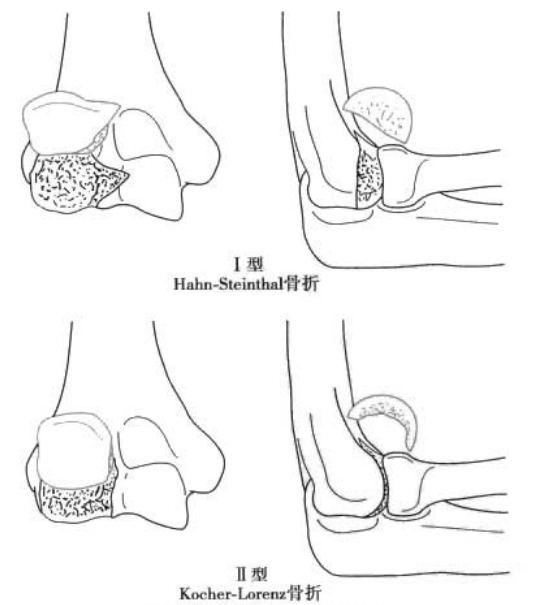
படம் 4 வகை I ஹியூமரல் டியூபரோசிட்டி எலும்பு முறிவு
படம் 5 ஹியூமரல் டியூபரோசிட்டி எலும்பு முறிவு நிலைப்படுத்தல்
ஹியூமரல் டியூபரோசிட்டியின் எலும்பு முறிவு: டிஸ்டல் ஹியூமரஸின் வெட்டு காயம்.
வகை I: ஹியூமரல் தாலஸின் பக்கவாட்டு விளிம்பு உட்பட முழு ஹியூமரல் டியூபரோசிட்டியின் எலும்பு முறிவு (ஹான்-ஸ்டீன்தால் எலும்பு முறிவு) (படம் 4).
வகை II: ஹியூமரல் டியூபரோசிட்டியின் மூட்டு குருத்தெலும்பின் சப்காண்ட்ரல் எலும்பு முறிவு (கோச்சர்-லோரென்ஸ் எலும்பு முறிவு).
வகை III: மேற்கை டியூபரோசிட்டியின் சுருக்கப்பட்ட எலும்பு முறிவு (படம் 5).
அறுவை சிகிச்சை அல்லாத சிகிச்சை
டிஸ்டல் ஹியூமரல் எலும்பு முறிவுகளுக்கு அறுவை சிகிச்சை அல்லாத சிகிச்சை முறைகள் வரையறுக்கப்பட்ட பங்கைக் கொண்டுள்ளன. அறுவை சிகிச்சை அல்லாத சிகிச்சையின் நோக்கம்: மூட்டு விறைப்பைத் தவிர்க்க ஆரம்பகால மூட்டு இயக்கம்; பெரும்பாலும் பல கூட்டு நோய்களால் பாதிக்கப்பட்ட வயதான நோயாளிகள், 2-3 வாரங்களுக்கு 60° நெகிழ்வில் முழங்கை மூட்டைப் பிளவுபடுத்தும் எளிய முறையுடன் சிகிச்சையளிக்கப்பட வேண்டும், அதைத் தொடர்ந்து லேசான செயல்பாடு செய்யப்பட வேண்டும்.
அறுவை சிகிச்சை
சிகிச்சையின் நோக்கம், மூட்டு இயக்கத்தின் வலியற்ற செயல்பாட்டு வரம்பை மீட்டெடுப்பதாகும் (30° முழங்கை நீட்டிப்பு, 130° முழங்கை நெகிழ்வு, 50° முன்புற மற்றும் பின்புற சுழற்சி); எலும்பு முறிவின் உறுதியான மற்றும் நிலையான உள் நிலைப்படுத்தல், தோல் காயம் குணமடைந்த பிறகு செயல்பாட்டு முழங்கை பயிற்சிகளைத் தொடங்க அனுமதிக்கிறது; டிஸ்டல் ஹியூமரஸின் இரட்டைத் தட்டு நிலைப்படுத்தலில் பின்வருவன அடங்கும்: இடை மற்றும் பின்புற பக்கவாட்டு இரட்டைத் தட்டு நிலைப்படுத்தல், அல்லதுஇடை மற்றும் பக்கவாட்டுஇரட்டை தட்டு சரிசெய்தல்.
அறுவை சிகிச்சை முறை
(அ) பாதிக்கப்பட்ட மூட்டுக்குக் கீழே ஒரு லைனர் வைக்கப்பட்டு, நோயாளி மேல்நோக்கி பக்கவாட்டு நிலையில் வைக்கப்படுகிறார்.
அறுவை சிகிச்சையின் போது சராசரி மற்றும் ரேடியல் நரம்புகளை அடையாளம் கண்டு பாதுகாத்தல்.
பின்புற முழங்கையை நீட்டிக்கப்பட்ட அறுவை சிகிச்சை அணுகல்: உல்நார் ஹாக் ஆஸ்டியோடமி அல்லது ஆழமான மூட்டு எலும்பு முறிவுகளை வெளிப்படுத்த ட்ரைசெப்ஸ் பின்வாங்கல்.
உல்நார் ஹாக்கி ஆஸ்டியோடமி: போதுமான வெளிப்பாடு, குறிப்பாக மூட்டு மேற்பரப்பில் ஏற்படும் சுருக்கப்பட்ட எலும்பு முறிவுகளுக்கு. இருப்பினும், எலும்பு முறிவு அல்லாத இணைப்பு பெரும்பாலும் ஆஸ்டியோடமி இடத்தில் ஏற்படுகிறது. மேம்படுத்தப்பட்ட உல்நார் ஹாக் ஆஸ்டியோடமி (ஹெர்ரிங்போன் ஆஸ்டியோடமி) மற்றும் டிரான்ஸ்டென்ஷன் பேண்ட் கம்பி அல்லது தட்டு பொருத்துதலுடன் எலும்பு முறிவு அல்லாத இணைப்பு விகிதம் கணிசமாகக் குறைக்கப்பட்டுள்ளது.
மூட்டு இணைப்புடன் கூடிய டிஸ்டல் ஹியூமரல் ட்ரைஃபோல்ட் பிளாக் எலும்பு முறிவுகளுக்கு ட்ரைசெப்ஸ் ரிட்ராக்ஷன் எக்ஸ்போஷரைப் பயன்படுத்தலாம், மேலும் ஹியூமரல் ஸ்லைடின் விரிவாக்கப்பட்ட வெளிப்பாடு உல்நார் ஹாக் முனையை சுமார் 1 செ.மீ.யில் துண்டித்து வெளிப்படுத்தலாம்.
தட்டுகள் எந்த வகையான எலும்பு முறிவில் வைக்கப்பட வேண்டும் என்பதைப் பொறுத்து, இரண்டு தட்டுகளையும் செங்குத்தாகவோ அல்லது இணையாகவோ வைக்கலாம் என்று கண்டறியப்பட்டுள்ளது.
மூட்டு மேற்பரப்பு எலும்பு முறிவுகள் ஒரு தட்டையான மூட்டு மேற்பரப்பிற்கு மீட்டெடுக்கப்பட்டு, ஹியூமரல் தண்டில் நிலைநிறுத்தப்பட வேண்டும்.
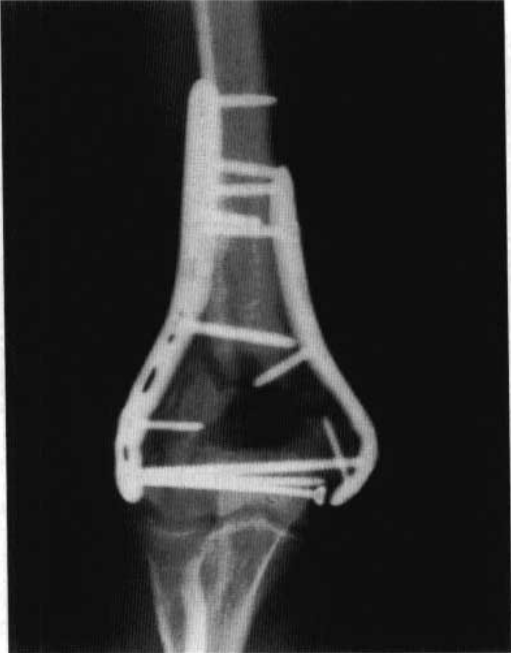
படம் 6 முழங்கை எலும்பு முறிவின் அறுவை சிகிச்சைக்குப் பின் உள் நிலைப்படுத்தல்
எலும்பு முறிவுத் தொகுதியின் தற்காலிக சரிசெய்தல் ஒரு K கம்பியைப் பயன்படுத்துவதன் மூலம் செய்யப்பட்டது, அதன் பிறகு 3.5 மிமீ சக்தி சுருக்கத் தகடு டிஸ்டல் ஹியூமரஸின் பக்கவாட்டு நெடுவரிசையின் பின்னால் உள்ள வடிவத்திற்கு ஏற்ப தட்டின் வடிவத்திற்கு ஒழுங்கமைக்கப்பட்டது, மேலும் 3.5 மிமீ மறுகட்டமைப்புத் தகடு இடைநிலை நெடுவரிசையின் வடிவத்திற்கு ஒழுங்கமைக்கப்பட்டது, இதனால் தட்டின் இருபுறமும் எலும்பு மேற்பரப்புக்கு பொருந்தும் (புதிய முன்கூட்டிய வடிவத் தகடு செயல்முறையை எளிதாக்கும்.) (படம் 6).
மூட்டு மேற்பரப்பு எலும்பு முறிவு பகுதியை, அனைத்து-திரிக்கப்பட்ட கார்டிகல் திருகுகள் மூலம், இடையிலிருந்து பக்கவாட்டுப் பக்கத்திற்கு அழுத்தத்துடன் சரிசெய்யாமல் பார்த்துக் கொள்ளுங்கள்.
எலும்பு முறிவு ஒன்றிணையாமல் இருக்க எபிபிசிஸ்-ஹுமரஸ் ஆயிரம் இடம்பெயர்வு தளம் முக்கியமானது.
எலும்பு குறைபாடு உள்ள இடத்தில் எலும்பு ஒட்டு நிரப்புதல், சுருக்க எலும்பு முறிவு குறைபாட்டை நிரப்ப இலியாக் கேன்சலஸ் எலும்பு ஒட்டுக்களைப் பயன்படுத்துதல்: இடைநிலை நெடுவரிசை, மூட்டு மேற்பரப்பு மற்றும் பக்கவாட்டு நெடுவரிசை, அப்படியே பெரியோஸ்டியத்துடன் பக்கவாட்டில் கேன்சலஸ் எலும்பை ஒட்டுதல் மற்றும் எபிபிசிஸில் சுருக்க எலும்பு குறைபாடு.
சரிசெய்தலின் முக்கிய புள்ளிகளை நினைவில் கொள்ளுங்கள்.
தொலைதூர எலும்பு முறிவு துண்டை பலவற்றுடன் சரிசெய்தல்திருகுகள்முடிந்தவரை.
முடிந்தவரை பல துண்டு துண்டான எலும்பு முறிவு துண்டுகளை, திருகுகள் நடுவிலிருந்து பக்கவாட்டு வரை கடப்பதன் மூலம் சரிசெய்தல்.
தூர ஹியூமரஸின் இடை மற்றும் பக்கவாட்டு பக்கங்களில் எஃகு தகடுகள் வைக்கப்பட வேண்டும்.
சிகிச்சை விருப்பங்கள்: மொத்த முழங்கை ஆர்த்ரோபிளாஸ்டி
கடுமையான எலும்பு முறிவுகள் அல்லது ஆஸ்டியோபோரோசிஸ் உள்ள நோயாளிகளுக்கு, குறைவான தேவைப்படும் நோயாளிகளுக்குப் பிறகு, மொத்த முழங்கை ஆர்த்ரோபிளாஸ்டி முழங்கை மூட்டு இயக்கம் மற்றும் கை செயல்பாட்டை மீட்டெடுக்க முடியும்; அறுவை சிகிச்சை நுட்பம் முழங்கை மூட்டில் ஏற்படும் சிதைவு மாற்றங்களுக்கான மொத்த ஆர்த்ரோபிளாஸ்டியைப் போன்றது.
(1) அருகாமையில் எலும்பு முறிவு நீட்சியைத் தடுக்க நீண்ட தண்டு வகை செயற்கைக் கருவியைப் பயன்படுத்துதல்.
(2) அறுவை சிகிச்சை நடவடிக்கைகளின் சுருக்கம்.
(அ) இந்த செயல்முறை பின்புற முழங்கை அணுகுமுறையைப் பயன்படுத்தி செய்யப்படுகிறது, டிஸ்டல் ஹியூமரல் எலும்பு முறிவு கீறல் மற்றும் உள் நிலைப்படுத்தல் (ORIF) ஆகியவற்றிற்குப் பயன்படுத்தப்படும் படிகளைப் போன்றது.
உல்நார் நரம்பின் முன்புறமாக்கல்.
துண்டு துண்டான எலும்பை அகற்ற ட்ரைசெப்ஸின் இருபுறமும் அணுகவும் (முக்கிய குறிப்பு: உல்நார் ஹாக் தளத்தில் ட்ரைசெப்ஸின் நிறுத்தத்தை வெட்ட வேண்டாம்).
ஹாக் ஃபோஸா உட்பட முழு டிஸ்டல் ஹியூமரஸையும் அகற்றி, ஒரு செயற்கைக் கருவியைப் பொருத்தலாம், கூடுதலாக I முதல் 2 செ.மீ வரை அகற்றப்பட்டால் எந்த குறிப்பிடத்தக்க பின்விளைவுகளையும் ஏற்படுத்தாது.
ஹியூமரல் கண்டைலை அகற்றிய பிறகு ஹியூமரல் புரோஸ்டெசிஸைப் பொருத்தும்போது ட்ரைசெப்ஸ் தசையின் உள்ளார்ந்த பதற்றத்தை சரிசெய்தல்.
உல்நார் புரோஸ்டெசிஸ் கூறுகளை சிறப்பாக வெளிப்படுத்தவும் நிறுவவும் அனுமதிக்க, அருகிலுள்ள உல்நார் எமினென்ஸின் நுனியை வெட்டுதல் (படம் 7).
படம் 7 முழங்கை மூட்டு அறுவை சிகிச்சை
அறுவை சிகிச்சைக்குப் பிந்தைய பராமரிப்பு
நோயாளியின் தோல் காயம் குணமடைந்தவுடன், அறுவை சிகிச்சைக்குப் பின் முழங்கை மூட்டின் பின்புறப் பகுதியில் உள்ள பிளவு நீக்கப்பட வேண்டும், மேலும் உதவியுடன் செயலில் செயல்பாட்டு பயிற்சிகள் தொடங்கப்பட வேண்டும்; தோல் காயம் குணமடைவதை ஊக்குவிக்க, முழுமையான மூட்டு மாற்றத்திற்குப் பிறகு முழங்கை மூட்டை நீண்ட நேரம் சரி செய்ய வேண்டும் (சிறந்த நீட்டிப்பு செயல்பாட்டைப் பெற அறுவை சிகிச்சைக்குப் பிறகு முழங்கை மூட்டை 2 வாரங்களுக்கு நேரான நிலையில் சரி செய்யலாம்); இயக்கப் பயிற்சிகளின் வரம்பை எளிதாக்க, அகற்றக்கூடிய நிலையான பிளவு இப்போது பொதுவாக மருத்துவ ரீதியாகப் பயன்படுத்தப்படுகிறது. பாதிக்கப்பட்ட மூட்டுகளை சிறப்பாகப் பாதுகாக்க இதை அடிக்கடி அகற்றலாம்; தோல் காயம் முழுமையாக குணமடைந்த 6-8 வாரங்களுக்குப் பிறகு செயலில் செயல்பாட்டு உடற்பயிற்சி பொதுவாகத் தொடங்கப்படுகிறது.
அறுவை சிகிச்சைக்குப் பிந்தைய பராமரிப்பு
நோயாளியின் தோல் காயம் குணமடைந்தவுடன், அறுவை சிகிச்சைக்குப் பின் முழங்கை மூட்டின் பின்புறப் பகுதியில் உள்ள பிளவு நீக்கப்பட வேண்டும், மேலும் உதவியுடன் செயலில் செயல்பாட்டு பயிற்சிகள் தொடங்கப்பட வேண்டும்; தோல் காயம் குணமடைவதை ஊக்குவிக்க, முழுமையான மூட்டு மாற்றத்திற்குப் பிறகு முழங்கை மூட்டை நீண்ட நேரம் சரி செய்ய வேண்டும் (சிறந்த நீட்டிப்பு செயல்பாட்டைப் பெற அறுவை சிகிச்சைக்குப் பிறகு முழங்கை மூட்டை 2 வாரங்களுக்கு நேரான நிலையில் சரி செய்யலாம்); இயக்கப் பயிற்சிகளின் வரம்பை எளிதாக்க, அகற்றக்கூடிய நிலையான பிளவு இப்போது பொதுவாக மருத்துவ ரீதியாகப் பயன்படுத்தப்படுகிறது. பாதிக்கப்பட்ட மூட்டுகளை சிறப்பாகப் பாதுகாக்க இதை அடிக்கடி அகற்றலாம்; தோல் காயம் முழுமையாக குணமடைந்த 6-8 வாரங்களுக்குப் பிறகு செயலில் செயல்பாட்டு உடற்பயிற்சி பொதுவாகத் தொடங்கப்படுகிறது.
இடுகை நேரம்: டிசம்பர்-03-2022