இரண்டு வகையான அறுவை சிகிச்சை முறைகள் உள்ளன, தட்டு திருகுகள் மற்றும் உள்-மெடுல்லரி ஊசிகள், முந்தையது பொது தட்டு திருகுகள் மற்றும் AO அமைப்பு சுருக்க தட்டு திருகுகள் ஆகியவற்றை உள்ளடக்கியது, பிந்தையது மூடிய மற்றும் திறந்த பிற்போக்கு அல்லது பிற்போக்கு ஊசிகளை உள்ளடக்கியது. தேர்வு குறிப்பிட்ட தளம் மற்றும் எலும்பு முறிவின் வகையை அடிப்படையாகக் கொண்டது.
இன்ட்ராமெடுல்லரி பின் பொருத்துதல் சிறிய வெளிப்பாடு, குறைவான கழற்றல், நிலையான நிலைப்படுத்தல், வெளிப்புற நிலைப்படுத்தல் தேவையில்லை போன்ற நன்மைகளைக் கொண்டுள்ளது. இது நடுத்தர 1/3, மேல் 1/3 தொடை எலும்பு முறிவு, பல பிரிவு எலும்பு முறிவு, நோயியல் எலும்பு முறிவுக்கு ஏற்றது. கீழ் 1/3 எலும்பு முறிவுக்கு, பெரிய மெடுல்லரி குழி மற்றும் பல புற்றுநோய் எலும்புகள் காரணமாக, இன்ட்ராமெடுல்லரி பின்னின் சுழற்சியைக் கட்டுப்படுத்துவது கடினம், மேலும் சரிசெய்தல் பாதுகாப்பாக இல்லை, இருப்பினும் அதை திருகுகள் மூலம் பலப்படுத்த முடியும், ஆனால் இது எஃகு தகடு திருகுகளுக்கு மிகவும் பொருத்தமானது.
I இன்ட்ராமெடுல்லரி ஆணியைப் பயன்படுத்தி தொடை எலும்பு முறிவுக்கான திறந்த-உள் பொருத்துதல்.
(1) வெட்டு: எலும்பு முறிவு ஏற்பட்ட இடத்தை மையமாகக் கொண்டு, 10-12 செ.மீ நீளமுள்ள பக்கவாட்டு அல்லது பின்புற பக்கவாட்டு தொடை எலும்பு கீறல் செய்யப்படுகிறது, இது தோல் மற்றும் அகன்ற திசுப்படலம் வழியாக வெட்டி பக்கவாட்டு தொடை தசையை வெளிப்படுத்துகிறது.
பக்கவாட்டு கீறல் பெரிய ட்ரோச்சான்டருக்கும் தொடை எலும்பின் பக்கவாட்டு கான்டைலுக்கும் இடையிலான கோட்டில் செய்யப்படுகிறது, மேலும் பின்புற பக்கவாட்டு கீறலின் தோல் கீறல் அதே அல்லது சற்று பின்னர் செய்யப்படுகிறது, முக்கிய வேறுபாடு என்னவென்றால், பக்கவாட்டு கீறல் வாஸ்டஸ் லேட்டரலிஸ் தசையைப் பிரிக்கிறது, அதே நேரத்தில் பின்புற பக்கவாட்டு கீறல் வாஸ்டஸ் லேட்டரலிஸ் தசையின் பின்புற இடைவெளியில் வாஸ்டஸ் லேட்டரலிஸ் தசை வழியாக நுழைகிறது. (படம் 3.5.5.2-1,3.5.5.2-2).
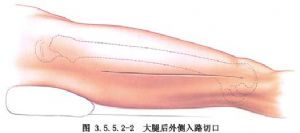
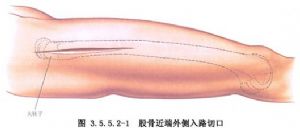
மறுபுறம், முன் பக்கவாட்டு கீறல் முன்புற உயர்ந்த இலியாக் முதுகெலும்பிலிருந்து பட்டெல்லாவின் வெளிப்புற விளிம்பு வரையிலான கோடு வழியாக செய்யப்படுகிறது, மேலும் பக்கவாட்டு தொடை தசை மற்றும் ரெக்டஸ் ஃபெமோரிஸ் தசை வழியாக அணுகப்படுகிறது, இது இடைநிலை தொடை தசை மற்றும் நரம்பு கிளைகளை பக்கவாட்டு தொடை தசை மற்றும் ரோட்டேட்டர் ஃபெமோரிஸ் வெளிப்புற தமனியின் கிளைகளுக்கு காயப்படுத்தக்கூடும், எனவே இது அரிதாகவோ அல்லது ஒருபோதும் பயன்படுத்தப்படாமலோ உள்ளது (படம் 3.5.5.2-3).
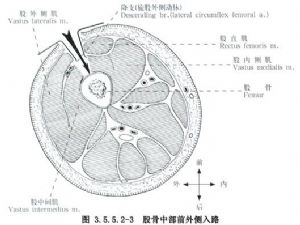
(2) வெளிப்பாடு: பக்கவாட்டு தொடை தசையை பிரித்து முன்னோக்கி இழுத்து, பைசெப்ஸ் ஃபெமோரிஸுடன் அதன் இடைவெளியில் நுழையவும், அல்லது பக்கவாட்டு தொடை தசையை நேரடியாக வெட்டி பிரிக்கவும், ஆனால் இரத்தப்போக்கு அதிகமாக இருக்கும். தொடை எலும்பு முறிவின் மேல் மற்றும் கீழ் உடைந்த முனைகளை வெளிப்படுத்த பெரியோஸ்டியத்தை வெட்டி, அதைக் கவனித்து மீட்டெடுக்கக்கூடிய அளவிற்கு நோக்கத்தை வெளிப்படுத்தவும், மென்மையான திசுக்களை முடிந்தவரை குறைவாக அகற்றவும்.
(3) உட்புற நிலைப்படுத்தலை சரிசெய்தல்: பாதிக்கப்பட்ட மூட்டுகளைச் சேர்த்து, அருகிலுள்ள உடைந்த முனையை வெளிப்படுத்தி, பிளம் ப்ளாசம் அல்லது V-வடிவ உள்-மெடுல்லரி ஊசியைச் செருகவும், ஊசியின் தடிமன் பொருத்தமானதா என்பதை அளவிட முயற்சிக்கவும். மெடுல்லரி குழி குறுகினால், ஊசி உள்ளே நுழைய முடியாமல் வெளியே இழுக்க முடியாமல் தடுக்க, மெடுல்லரி குழி விரிவாக்கி குழியை சரியாக சரிசெய்யவும் விரிவுபடுத்தவும் பயன்படுத்தப்படலாம். அருகிலுள்ள உடைந்த முனையை ஒரு எலும்பு வைத்திருப்பவரால் சரிசெய்து, உள்-மெடுல்லரி ஊசியை பின்னோக்கிச் செருகவும், பெரிய ட்ரோச்சான்டரிலிருந்து தொடை எலும்பை ஊடுருவிச் செல்லவும், ஊசியின் முனை தோலை மேலே தள்ளும்போது, அந்த இடத்தில் 3 செ.மீ சிறிய கீறலைச் செய்து, தோலுக்கு வெளியே வெளிப்படும் வரை உள்-மெடுல்லரி ஊசியைச் செருகுவதைத் தொடரவும். உள்-மெடுல்லரி ஊசி திரும்பப் பெறப்பட்டு, திருப்பி விடப்பட்டு, பெரிய ட்ரோச்சான்டரிலிருந்து ஃபோரமென் வழியாகச் சென்று, பின்னர் குறுக்குவெட்டின் தளத்திற்கு அருகாமையில் செருகப்படுகிறது. மேம்படுத்தப்பட்ட உள்-மெடுல்லரி ஊசிகள் பிரித்தெடுக்கும் துளைகளுடன் சிறிய வட்டமான முனைகளைக் கொண்டுள்ளன. பின்னர் வெளியே இழுத்து திசையை மாற்ற வேண்டிய அவசியமில்லை, மேலும் ஊசியை வெளியே குத்தி பின்னர் ஒரு முறை குத்தலாம். மாற்றாக, ஊசியை ஒரு வழிகாட்டி முள் மூலம் பின்னோக்கிச் செருகலாம் மற்றும் பெரிய ட்ரோச்சான்டெரிக் கீறலுக்கு வெளியே வெளிப்படுத்தலாம், பின்னர் உள்-மெடுல்லரி முள் மெடுல்லரி குழிக்குள் செருகலாம்.
எலும்பு முறிவை மேலும் மீட்டெடுப்பது. எலும்பு பிரி பிவோட்டிங், இழுவை மற்றும் எலும்பு முறிவு டாப்பிங் ஆகியவற்றுடன் இணைந்து ப்ராக்ஸிமல் இன்ட்ராமெடுல்லரி பின்னின் லீவரைப் பயன்படுத்துவதன் மூலம் உடற்கூறியல் சீரமைப்பை அடைய முடியும். எலும்பு வைத்திருப்பவர் மூலம் பொருத்துதல் அடையப்படுகிறது, மேலும் இன்ட்ராமெடுல்லரி பின்னை இயக்குவதன் மூலம் பின்னின் பிரித்தெடுக்கும் துளை தொடை வளைவுக்கு இணங்க பின்புறமாக இயக்கப்படுகிறது. ஊசியின் முனை எலும்பு முறிவின் தொலைதூர முனையின் பொருத்தமான பகுதியை அடைய வேண்டும், ஆனால் குருத்தெலும்பு அடுக்கு வழியாக அல்ல, மேலும் ஊசியின் முனை ட்ரோச்சான்டருக்கு வெளியே 2 செ.மீ. விடப்பட வேண்டும், இதனால் அதை பின்னர் அகற்ற முடியும். (படம் 3.5.5.2-4).
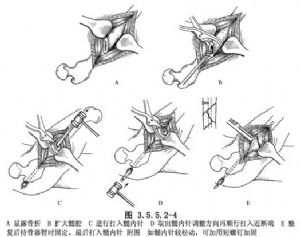
சரிசெய்த பிறகு, மூட்டு செயலற்ற இயக்கத்தை முயற்சிக்கவும், ஏதேனும் உறுதியற்ற தன்மையைக் கவனிக்கவும். தடிமனான உள்-மெடுல்லரி ஊசியை மாற்ற வேண்டிய அவசியம் ஏற்பட்டால், அதை அகற்றி மாற்றலாம். சிறிது தளர்வு மற்றும் உறுதியற்ற தன்மை இருந்தால், சரிசெய்தலை வலுப்படுத்த ஒரு திருகு சேர்க்கலாம். (படம் 3.5.5.2-4).
காயம் இறுதியாக கழுவப்பட்டு அடுக்குகளாக மூடப்பட்டது. வெளிப்புற சுழற்சி எதிர்ப்பு பிளாஸ்டர் பூட்ஸ் போடப்பட்டுள்ளது.
II தட்டு திருகு உள் பொருத்துதல்
எஃகு தகடு திருகுகள் மூலம் உள் பொருத்துதல் தொடை எலும்பின் அனைத்து பகுதிகளிலும் பயன்படுத்தப்படலாம், ஆனால் கீழ் 1/3 பகுதி இந்த வகை பொருத்துதலுக்கு மிகவும் பொருத்தமானது, ஏனெனில் அதன் அகன்ற மெடுல்லரி குழி உள்ளது. பொது எஃகு தகடு அல்லது AO சுருக்க எஃகு தகடு பயன்படுத்தப்படலாம். பிந்தையது வெளிப்புற பொருத்துதல் இல்லாமல் மிகவும் திடமானது மற்றும் உறுதியாக சரி செய்யப்படுகிறது. இருப்பினும், அவற்றில் எதுவும் அழுத்தத்தை மறைக்கும் பங்கைத் தவிர்க்க முடியாது மற்றும் சம வலிமையின் கொள்கைக்கு இணங்க முடியாது, இது மேம்படுத்தப்பட வேண்டும்.
இந்த முறை அதிக உரித்தல் வரம்பைக் கொண்டுள்ளது, அதிக உள் நிலைப்படுத்தல், குணப்படுத்துதலை பாதிக்கிறது, மேலும் குறைபாடுகளையும் கொண்டுள்ளது.
முதுகெலும்பு வளைவு அல்லது கடந்து செல்ல முடியாத பகுதியின் பெரும்பகுதி மற்றும் எலும்பு முறிவின் கீழ் 1/3 பகுதி ஆகியவை உள் முதுகெலும்பு வளைவு நிலைமைகள் இல்லாதபோது மிகவும் தகவமைப்புத் திறன் கொண்டவை.
(1) பக்கவாட்டு தொடை எலும்பு அல்லது பின்புற பக்கவாட்டு கீறல்.
(2)(2) எலும்பு முறிவின் வெளிப்பாடு, மற்றும் சூழ்நிலைகளைப் பொறுத்து, அதை சரிசெய்து தட்டு திருகுகள் மூலம் உட்புறமாக சரி செய்ய வேண்டும். தட்டு பக்கவாட்டு இழுவிசை பக்கத்தில் வைக்கப்பட வேண்டும், திருகுகள் இருபுறமும் புறணி வழியாக செல்ல வேண்டும், மற்றும் தட்டின் நீளம் எலும்பு முறிவு இடத்தில் எலும்பின் விட்டத்தின் 4-5 மடங்கு இருக்க வேண்டும். தட்டின் நீளம் உடைந்த எலும்பின் விட்டத்தின் 4 முதல் 8 மடங்கு ஆகும். 6 முதல் 8 துளை தகடுகள் பொதுவாக தொடை எலும்பில் பயன்படுத்தப்படுகின்றன. பெரிய சுருக்கப்பட்ட எலும்பு துண்டுகளை கூடுதல் திருகுகள் மூலம் சரிசெய்யலாம், மேலும் அதிக எண்ணிக்கையிலான எலும்பு ஒட்டுக்களை ஒரே நேரத்தில் சுருக்கப்பட்ட எலும்பு முறிவின் நடுப்பகுதியில் வைக்கலாம். (படம் 3.5.5.2-5).
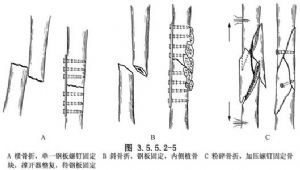
துவைத்து அடுக்குகளாக மூடவும். பயன்படுத்தப்படும் தட்டு திருகுகளின் வகையைப் பொறுத்து, வெளிப்புற பிளாஸ்டரைப் பயன்படுத்தலாமா வேண்டாமா என்று முடிவு செய்யப்பட்டது.
இடுகை நேரம்: மார்ச்-27-2024










