ஓடோன்டாய்டு செயல்முறையின் முன்புற திருகு பொருத்துதல் C1-2 இன் சுழற்சி செயல்பாட்டைப் பாதுகாக்கிறது மற்றும் இலக்கியத்தில் 88% முதல் 100% வரை இணைவு வீதத்தைக் கொண்டிருப்பதாகக் கூறப்படுகிறது.
2014 ஆம் ஆண்டில், மார்கஸ் ஆர் மற்றும் பலர், தி ஜர்னல் ஆஃப் போன் & ஜாயிண்ட் சர்ஜரி (ஏஎம்) இல் ஓடோன்டாய்டு எலும்பு முறிவுகளுக்கான முன்புற திருகு சரிசெய்தல் அறுவை சிகிச்சை நுட்பம் குறித்த ஒரு பயிற்சியை வெளியிட்டனர். இந்தக் கட்டுரை அறுவை சிகிச்சை நுட்பத்தின் முக்கிய புள்ளிகள், அறுவை சிகிச்சைக்குப் பின் பின்தொடர்தல், அறிகுறிகள் மற்றும் முன்னெச்சரிக்கைகள் ஆகியவற்றை ஆறு படிகளில் விரிவாக விவரிக்கிறது.
இந்தக் கட்டுரை, வகை II எலும்பு முறிவுகள் மட்டுமே நேரடி முன்புற திருகு பொருத்துதலுக்கு ஏற்றவை என்றும், ஒற்றை வெற்று திருகு பொருத்துதல் விரும்பத்தக்கது என்றும் வலியுறுத்துகிறது.
படி 1: அறுவை சிகிச்சைக்கு உள்ளே நோயாளியை நிலைநிறுத்துதல்
1. ஆபரேட்டரின் குறிப்புக்காக உகந்த முன்தோல் குறுக்கம் மற்றும் பக்கவாட்டு ரேடியோகிராஃப்கள் எடுக்கப்பட வேண்டும்.
2. அறுவை சிகிச்சையின் போது நோயாளி திறந்த வாய் நிலையில் இருக்க வேண்டும்.
3. அறுவை சிகிச்சை தொடங்குவதற்கு முன்பு எலும்பு முறிவை முடிந்தவரை மாற்றியமைக்க வேண்டும்.
4. ஓடோன்டாய்டு செயல்முறையின் அடிப்பகுதியின் உகந்த வெளிப்பாட்டைப் பெற, கர்ப்பப்பை வாய் முதுகெலும்பை முடிந்தவரை மிகைப்படுத்தி நீட்ட வேண்டும்.
5. கர்ப்பப்பை வாய் முதுகெலும்பின் ஹைப்பர் எக்ஸ்டென்ஷன் சாத்தியமில்லை என்றால் - எ.கா., ஓடோன்டாய்டு செயல்முறையின் செபலாட் முனையின் பின்புற இடப்பெயர்ச்சியுடன் கூடிய ஹைப்பர் எக்ஸ்டென்ஷன் எலும்பு முறிவுகளில் - நோயாளியின் தலையை அவரது உடற்பகுதியுடன் ஒப்பிடும்போது எதிர் திசையில் மொழிபெயர்ப்பது குறித்து பரிசீலிக்கப்படலாம்.
6. நோயாளியின் தலையை முடிந்தவரை நிலையான நிலையில் அசையாமல் வைத்திருங்கள். ஆசிரியர்கள் மேஃபீல்ட் தலை சட்டகத்தைப் பயன்படுத்துகின்றனர் (படங்கள் 1 மற்றும் 2 இல் காட்டப்பட்டுள்ளது).
படி 2: அறுவை சிகிச்சை அணுகுமுறை
எந்தவொரு முக்கியமான உடற்கூறியல் கட்டமைப்புகளையும் சேதப்படுத்தாமல் முன்புற மூச்சுக்குழாய் அடுக்கை வெளிப்படுத்த ஒரு நிலையான அறுவை சிகிச்சை அணுகுமுறை பயன்படுத்தப்படுகிறது.
படி 3: நுழைவுப் புள்ளியை திருகு
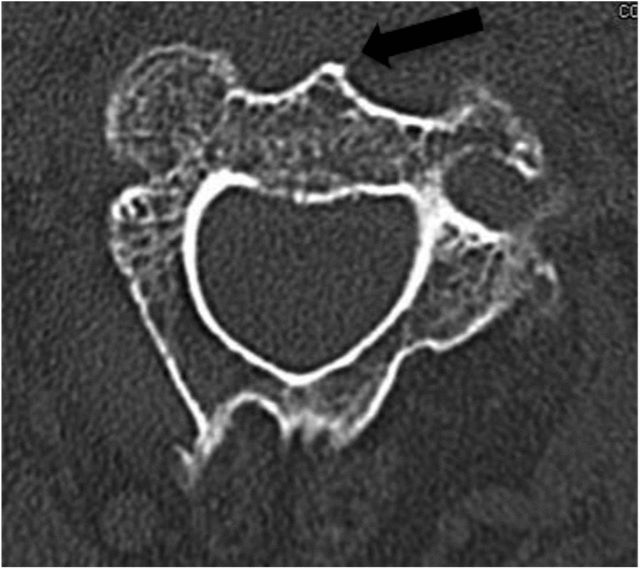
உகந்த நுழைவுப் புள்ளி C2 முதுகெலும்பு உடலின் அடிப்பகுதியின் முன்புற கீழ் விளிம்பில் அமைந்துள்ளது. எனவே, C2-C3 வட்டின் முன்புற விளிம்பு வெளிப்பட வேண்டும். (கீழே உள்ள படங்கள் 3 மற்றும் 4 இல் காட்டப்பட்டுள்ளபடி) படம் 3.
படம் 4 இல் உள்ள கருப்பு அம்புக்குறி, அச்சு CT படலத்தின் முன் அறுவை சிகிச்சை வாசிப்பின் போது முன்புற C2 முதுகெலும்பு கவனமாகக் கவனிக்கப்படுகிறது என்பதையும், அறுவை சிகிச்சையின் போது ஊசி செருகும் புள்ளியை தீர்மானிக்க உடற்கூறியல் அடையாளமாகப் பயன்படுத்தப்பட வேண்டும் என்பதையும் காட்டுகிறது.
2. கர்ப்பப்பை வாய் முதுகெலும்பின் முன்தோல் குறுக்கம் மற்றும் பக்கவாட்டு ஃப்ளோரோஸ்கோபிக் காட்சிகளின் கீழ் நுழைவுப் புள்ளியை உறுதிப்படுத்தவும். 3.
3. உகந்த திருகு நுழைவுப் புள்ளியைக் கண்டறிய, C3 மேல் எண்ட்பிளேட்டின் முன்புற மேல் விளிம்பிற்கும் C2 நுழைவுப் புள்ளிக்கும் இடையில் ஊசியை சறுக்குங்கள்.
படி 4: திருகு பொருத்துதல்
1. 1.8 மிமீ விட்டம் கொண்ட GROB ஊசி முதலில் வழிகாட்டியாகச் செருகப்படுகிறது, ஊசி நோட்டோகார்டின் நுனிக்கு சற்று பின்னால் இருக்கும்படி அமைக்கப்படுகிறது. பின்னர், 3.5 மிமீ அல்லது 4 மிமீ விட்டம் கொண்ட ஒரு வெற்று திருகு செருகப்படுகிறது. ஊசி எப்போதும் ஆன்டெரோபோஸ்டீரியர் மற்றும் பக்கவாட்டு ஃப்ளோரோஸ்கோபிக் கண்காணிப்பின் கீழ் மெதுவாக செபாலட் வரை முன்னேற வேண்டும்.
2. ஃப்ளோரோஸ்கோபிக் கண்காணிப்பின் கீழ் வழிகாட்டி முள் இருக்கும் திசையில் ஹாலோ துரப்பணத்தை வைத்து, அது எலும்பு முறிவை ஊடுருவும் வரை மெதுவாக முன்னேறவும். ஹாலோ துரப்பணம் நோட்டோகார்டின் செபாலட் பக்கத்தின் புறணிக்குள் ஊடுருவக்கூடாது, இதனால் வழிகாட்டி முள் ஹாலோ துரப்பணத்துடன் வெளியேறாது.
3. தேவையான வெற்று திருகு நீளத்தை அளந்து, பிழைகளைத் தடுக்க அறுவை சிகிச்சைக்கு முந்தைய CT அளவீடு மூலம் அதைச் சரிபார்க்கவும். வெற்று திருகு ஓடோன்டாய்டு செயல்முறையின் நுனியில் உள்ள கார்டிகல் எலும்பை ஊடுருவ வேண்டும் என்பதை நினைவில் கொள்ளவும் (எலும்பு முறிவு முனை சுருக்கத்தின் அடுத்த கட்டத்தை எளிதாக்க).
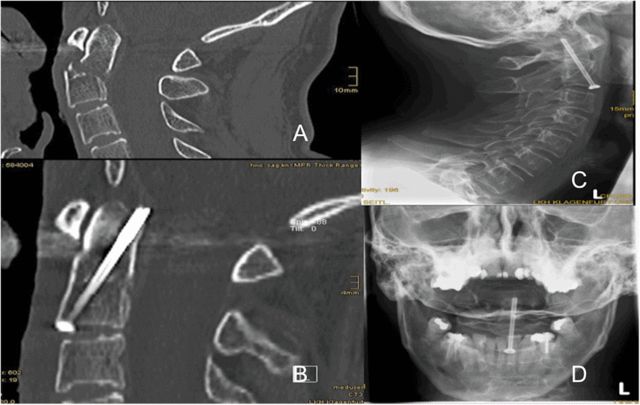
பெரும்பாலான ஆசிரியர்களின் நிகழ்வுகளில், படம் 5 இல் காட்டப்பட்டுள்ளபடி, ஒற்றை வெற்று திருகு பொருத்துதலுக்குப் பயன்படுத்தப்பட்டது, இது செஃபாலாட்டை எதிர்கொள்ளும் ஓடோன்டாய்டு செயல்முறையின் அடிப்பகுதியில் மையமாக அமைந்துள்ளது, ஓடோன்டாய்டு செயல்முறையின் நுனியில் பின்புற கார்டிகல் எலும்பை திருகு ஊடுருவுகிறது. ஒற்றை திருகு ஏன் பரிந்துரைக்கப்படுகிறது? இரண்டு தனித்தனி திருகுகள் C2 இன் நடுக்கோட்டிலிருந்து 5 மிமீ தொலைவில் வைக்கப்பட்டால் ஓடோன்டாய்டு செயல்முறையின் அடிப்பகுதியில் பொருத்தமான நுழைவுப் புள்ளியைக் கண்டுபிடிப்பது கடினம் என்று ஆசிரியர்கள் முடிவு செய்தனர்.
படம் 5, ஓடோன்டாய்டு செயல்முறையின் அடிப்பகுதியில் மையமாக அமைந்துள்ள ஒரு வெற்று திருகு, செபலாட்டை எதிர்கொள்ளும் நிலையில் உள்ளது, திருகின் முனை ஓடோன்டாய்டு செயல்முறையின் நுனிக்குப் பின்னால் எலும்பின் புறணிப் பகுதியில் ஊடுருவுகிறது.
ஆனால் பாதுகாப்பு காரணியைத் தவிர, இரண்டு திருகுகள் அறுவை சிகிச்சைக்குப் பிந்தைய நிலைத்தன்மையை அதிகரிக்குமா?
யுனைடெட் கிங்டமின் ராயல் காலேஜ் ஆஃப் சர்ஜன்ஸைச் சேர்ந்த கேங் ஃபெங் மற்றும் பலர் 2012 இல் கிளினிக்கல் ஆர்த்தோபீடிக்ஸ் அண்ட் ரிலேட்டட் ரிசர்ச் இதழில் வெளியிட்ட ஒரு பயோமெக்கானிக்கல் ஆய்வில், ஒரு திருகு மற்றும் இரண்டு திருகுகள் ஓடோன்டாய்டு எலும்பு முறிவுகளை சரிசெய்வதில் ஒரே அளவிலான நிலைப்படுத்தலை வழங்குகின்றன என்பதைக் காட்டுகிறது. எனவே, ஒரு திருகு போதுமானது.
4. எலும்பு முறிவின் நிலை மற்றும் வழிகாட்டி ஊசிகள் உறுதிசெய்யப்பட்டவுடன், பொருத்தமான வெற்று திருகுகள் வைக்கப்படுகின்றன. ஃப்ளோரோஸ்கோபியின் கீழ் திருகுகள் மற்றும் ஊசிகளின் நிலையைக் கவனிக்க வேண்டும்.
5. மேற்கூறிய செயல்பாடுகளைச் செய்யும்போது, திருகும் சாதனம் சுற்றியுள்ள மென்மையான திசுக்களை உள்ளடக்காமல் பார்த்துக் கொள்ள வேண்டும். 6. முறிவு இடத்திற்கு அழுத்தம் கொடுக்க திருகுகளை இறுக்குங்கள்.
படி 5: காயம் மூடல்
1. திருகு பொருத்துதலை முடித்த பிறகு அறுவை சிகிச்சை பகுதியை துவைக்கவும்.
2. மூச்சுக்குழாய் இரத்தக் குழாய் சுருக்கம் போன்ற அறுவை சிகிச்சைக்குப் பிந்தைய சிக்கல்களைக் குறைக்க முழுமையான இரத்தக் குழாய் அடைப்பு அவசியம்.
3. வெட்டப்பட்ட கர்ப்பப்பை வாய் லாடிசிமஸ் டோர்சி தசை துல்லியமான சீரமைப்பில் மூடப்பட வேண்டும், இல்லையெனில் அறுவை சிகிச்சைக்குப் பின் ஏற்படும் வடுவின் அழகியல் பாதிக்கப்படும்.
4. ஆழமான அடுக்குகளை முழுமையாக மூடுவது அவசியமில்லை.
5. காயம் வடிகால் ஒரு கட்டாய விருப்பமல்ல (ஆசிரியர்கள் பொதுவாக அறுவை சிகிச்சைக்குப் பின் வடிகால்களை வைப்பதில்லை).
6. நோயாளியின் தோற்றத்தில் ஏற்படும் தாக்கத்தைக் குறைக்க, சருமத்திற்குள் தையல்கள் பரிந்துரைக்கப்படுகின்றன.
படி 6: பின்தொடர்தல்
1. அறுவை சிகிச்சைக்குப் பிறகு நோயாளிகள் 6 வாரங்களுக்கு ஒரு கடினமான கழுத்து பிரேஸை தொடர்ந்து அணிய வேண்டும், நர்சிங் பராமரிப்பு தேவைப்படாவிட்டால், அவ்வப்போது அறுவை சிகிச்சைக்குப் பிந்தைய இமேஜிங் மூலம் மதிப்பீடு செய்யப்பட வேண்டும்.
2. கர்ப்பப்பை வாய் முதுகெலும்பின் நிலையான முன்தோல் குறுக்கம் மற்றும் பக்கவாட்டு ரேடியோகிராஃப்கள் 2, 6 மற்றும் 12 வாரங்களிலும், அறுவை சிகிச்சைக்குப் பிறகு 6 மற்றும் 12 மாதங்களிலும் மதிப்பாய்வு செய்யப்பட வேண்டும். அறுவை சிகிச்சைக்குப் பிறகு 12 வாரங்களில் CT ஸ்கேன் செய்யப்பட்டது.
இடுகை நேரம்: டிசம்பர்-07-2023