கடந்த சில தசாப்தங்களாக, அருகிலுள்ள தோள்பட்டை எலும்பு முறிவுகள் (PHFs) 28% க்கும் அதிகமாக அதிகரித்துள்ளன, மேலும் 65 வயது மற்றும் அதற்கு மேற்பட்ட நோயாளிகளில் அறுவை சிகிச்சை விகிதம் 10% க்கும் அதிகமாக அதிகரித்துள்ளது. அதிகரித்து வரும் முதியோர் மக்கள்தொகையில், எலும்பு அடர்த்தி குறைதல் மற்றும் வீழ்ச்சிகளின் எண்ணிக்கை அதிகரிப்பு ஆகியவை முக்கிய ஆபத்து காரணிகளாகும் என்பது தெளிவாகிறது. இடம்பெயர்ந்த அல்லது நிலையற்ற தோள்பட்டை எலும்பு முறிவுகளை நிர்வகிக்க பல்வேறு அறுவை சிகிச்சை சிகிச்சைகள் கிடைத்தாலும், முதியோருக்கான சிறந்த அறுவை சிகிச்சை அணுகுமுறையில் ஒருமித்த கருத்து இல்லை. கோண நிலைப்படுத்தல் தகடுகளின் வளர்ச்சி PHFகளின் அறுவை சிகிச்சை சிகிச்சைக்கான சிகிச்சை விருப்பத்தை வழங்கியுள்ளது, ஆனால் 40% வரை அதிக சிக்கலான விகிதத்தைக் கருத்தில் கொள்ள வேண்டும். திருகு இடப்பெயர்ச்சியுடன் கூடிய அடிக்ஷன் சரிவு மற்றும் தோள்பட்டை தலையின் அவஸ்குலர் நெக்ரோசிஸ் (AVN) ஆகியவை பொதுவாகப் பதிவாகியுள்ளன.
எலும்பு முறிவின் உடற்கூறியல் குறைப்பு, தோலடி கணத்தை மீட்டெடுப்பது மற்றும் திருகுவை துல்லியமாக தோலடி பொருத்துதல் ஆகியவை இத்தகைய சிக்கல்களைக் குறைக்கும். ஆஸ்டியோபோரோசிஸால் ஏற்படும் ப்ராக்ஸிமல் ஹியூமரஸின் எலும்புத் தரம் சமரசம் செய்யப்படுவதால் திருகு பொருத்துதலை அடைவது பெரும்பாலும் கடினம். இந்தப் பிரச்சனையைத் தீர்க்க, திருகு முனையைச் சுற்றி பாலிமெத்தில்மெதாக்ரிலேட் (PMMA) எலும்பு சிமெண்டைப் பயன்படுத்துவதன் மூலம் மோசமான எலும்புத் தரத்துடன் எலும்பு-திருகு இடைமுகத்தை வலுப்படுத்துவது உள்வைப்பின் பொருத்துதல் வலிமையை மேம்படுத்துவதற்கான ஒரு புதிய அணுகுமுறையாகும்.
தற்போதைய ஆய்வு, 60 வயதுக்கு மேற்பட்ட நோயாளிகளுக்கு கோண நிலைப்படுத்தல் தகடுகள் மற்றும் கூடுதல் திருகு முனை பெருக்குதல் மூலம் சிகிச்சையளிக்கப்பட்ட PHF களின் கதிரியக்க முடிவுகளை மதிப்பீடு செய்து பகுப்பாய்வு செய்வதை நோக்கமாகக் கொண்டுள்ளது.
Ⅰ (எண்.)பொருள் மற்றும் முறை
மொத்தம் 49 நோயாளிகள் PHF களுக்கான திருகுகள் மூலம் கோண-நிலைப்படுத்தப்பட்ட முலாம் பூசுதல் மற்றும் கூடுதல் சிமென்ட் பெருக்குதல் ஆகியவற்றை மேற்கொண்டனர், மேலும் 24 நோயாளிகள் சேர்க்கை மற்றும் விலக்கு அளவுகோல்களின் அடிப்படையில் ஆய்வில் சேர்க்கப்பட்டனர்.
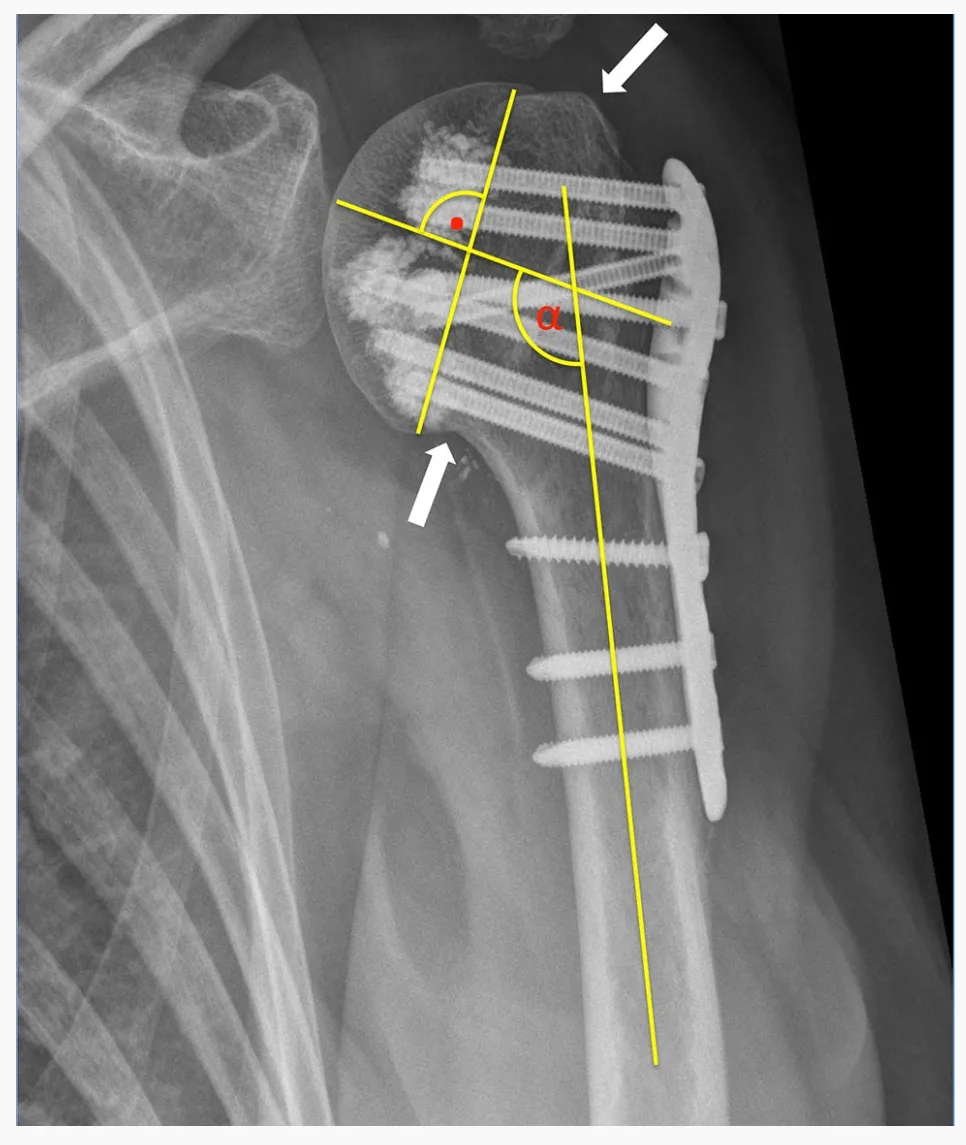
அறுவை சிகிச்சைக்கு முந்தைய CT ஸ்கேன்களைப் பயன்படுத்தி சுக்தன்கர் மற்றும் ஹெர்டெல் அறிமுகப்படுத்திய HGLS வகைப்பாடு முறையைப் பயன்படுத்தி அனைத்து 24 PHFகளும் வகைப்படுத்தப்பட்டன. அறுவை சிகிச்சைக்கு முந்தைய ரேடியோகிராஃப்கள் மற்றும் அறுவை சிகிச்சைக்குப் பிந்தைய வெற்று ரேடியோகிராஃப்கள் மதிப்பீடு செய்யப்பட்டன. ஹியூமரல் தலையின் டியூபரோசிட்டி மீண்டும் குறைக்கப்பட்டு 5 மிமீக்கும் குறைவான இடைவெளி அல்லது இடப்பெயர்ச்சியைக் காட்டும்போது எலும்பு முறிவின் போதுமான உடற்கூறியல் குறைப்பு அடையப்பட்டதாகக் கருதப்பட்டது. 125° க்கும் குறைவான ஹியூமரல் தண்டுடன் ஒப்பிடும்போது ஹியூமரல் தலையின் சாய்வாக சேர்க்கை சிதைவு வரையறுக்கப்பட்டது, மேலும் வால்கஸ் சிதைவு 145° க்கும் அதிகமாக வரையறுக்கப்பட்டது.
முதன்மை திருகு ஊடுருவல் என்பது, ஹியூமரல் தலையின் மெடுல்லரி கோர்டெக்ஸின் எல்லையில் திருகு முனை ஊடுருவுவதாக வரையறுக்கப்பட்டது. இரண்டாம் நிலை எலும்பு முறிவு இடப்பெயர்ச்சி, அறுவை சிகிச்சைக்குப் பிந்தைய ரேடியோகிராஃப்புடன் ஒப்பிடும்போது, பின்தொடர்தல் ரேடியோகிராஃபில் தலை துண்டின் சாய்வு கோணத்தில் 5 மிமீக்கும் அதிகமான டியூபரோசிட்டியின் இடப்பெயர்ச்சி மற்றும்/அல்லது 15°க்கும் அதிகமான மாற்றம் என வரையறுக்கப்பட்டது.
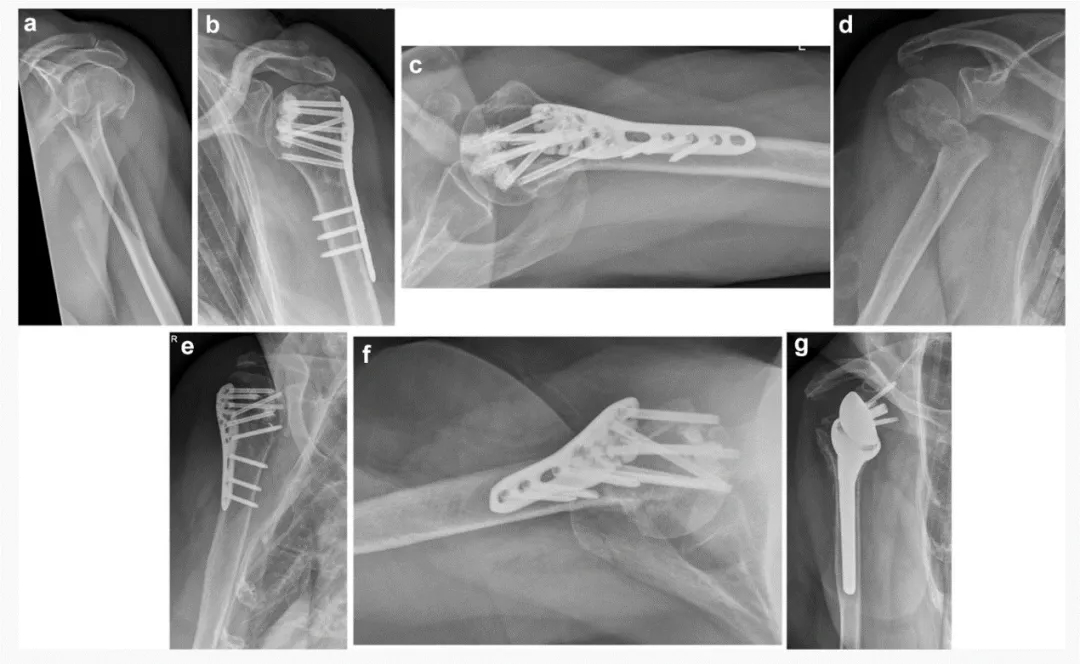
அனைத்து அறுவை சிகிச்சைகளும் டெல்டோபெக்டோரலிஸ் முக்கிய அணுகுமுறை மூலம் செய்யப்பட்டன. எலும்பு முறிவு குறைப்பு மற்றும் தட்டு நிலைப்படுத்தல் ஆகியவை நிலையான முறையில் செய்யப்பட்டன. திருகு-சிமென்ட் பெருக்குதல் நுட்பத்தில் திருகு முனை பெருக்கத்திற்கு 0.5 மில்லி சிமென்ட் பயன்படுத்தப்பட்டது.
அறுவை சிகிச்சைக்குப் பிறகு தோள்பட்டைக்கான தனிப்பயன் கை ஸ்லிங்கில் 3 வாரங்களுக்கு அசையாமை செய்யப்பட்டது. முழு அளவிலான இயக்கத்தை (ROM) அடைய, அறுவை சிகிச்சைக்குப் பிறகு 2 நாட்களுக்குப் பிறகு வலி பண்பேற்றத்துடன் கூடிய ஆரம்பகால செயலற்ற மற்றும் உதவியளிக்கப்பட்ட செயலில் இயக்கம் தொடங்கப்பட்டது.
Ⅱ.उतिकानिकारவிளைவு.
முடிவுகள்: 77.5 வயதுடைய (62-96 வயதுடைய) சராசரி வயதுடைய இருபத்தி நான்கு நோயாளிகள் சேர்க்கப்பட்டனர். இருபத்தி ஒன்று பெண்கள் மற்றும் மூன்று ஆண்கள். ஐந்து 2-பகுதி எலும்பு முறிவுகள், 12 3-பகுதி எலும்பு முறிவுகள் மற்றும் ஏழு 4-பகுதி எலும்பு முறிவுகள் கோண உறுதிப்படுத்தல் தகடுகள் மற்றும் கூடுதல் திருகு-சிமென்ட் பெருக்கத்தைப் பயன்படுத்தி அறுவை சிகிச்சை மூலம் சிகிச்சையளிக்கப்பட்டன. 24 எலும்பு முறிவுகளில் மூன்று தோள்பட்டை தலை எலும்பு முறிவுகள். 24 நோயாளிகளில் 12 பேரில் உடற்கூறியல் குறைப்பு அடையப்பட்டது; 24 நோயாளிகளில் 15 பேரில் (62.5%) மீடியல் கார்டெக்ஸின் முழுமையான குறைப்பு அடையப்பட்டது. அறுவை சிகிச்சைக்குப் பிறகு 3 மாதங்களில், ஆரம்பகால திருத்த அறுவை சிகிச்சை தேவைப்படும் 3 நோயாளிகளைத் தவிர, 21 நோயாளிகளில் 20 பேர் (95.2%) எலும்பு முறிவு ஒன்றியத்தை அடைந்தனர்.


அறுவை சிகிச்சைக்குப் பிறகு 7 வாரங்களுக்குப் பிறகு ஒரு நோயாளிக்கு ஆரம்பகால இரண்டாம் நிலை இடப்பெயர்ச்சி (மூட்டுத் தலை துண்டின் பின்புற சுழற்சி) ஏற்பட்டது. அறுவை சிகிச்சைக்குப் பிறகு 3 மாதங்களுக்குப் பிறகு தலைகீழ் மொத்த தோள்பட்டை ஆர்த்ரோபிளாஸ்டி மூலம் திருத்தம் செய்யப்பட்டது. அறுவை சிகிச்சைக்குப் பின் ரேடியோகிராஃபிக் பின்தொடர்தலின் போது 3 நோயாளிகளில் (மூட்டில் பெரிய அரிப்பு இல்லாமல்) சிறிய உள் மூட்டு சிமென்ட் கசிவு காரணமாக முதன்மை திருகு ஊடுருவல் காணப்பட்டது (அவர்களில் 2 பேருக்கு ஹியூமரல் தலை எலும்பு முறிவுகள் இருந்தன). 2 நோயாளிகளில் கோண நிலைப்படுத்தல் தட்டின் C அடுக்கிலும், மற்றொரு நோயாளியில் E அடுக்கிலும் திருகு ஊடுருவல் கண்டறியப்பட்டது (படம் 3). இந்த 3 நோயாளிகளில் 2 பேர் பின்னர் அவஸ்குலர் நெக்ரோசிஸ் (AVN) ஐ உருவாக்கினர். AVN வளர்ச்சி காரணமாக நோயாளிகள் திருத்த அறுவை சிகிச்சைக்கு உட்படுத்தப்பட்டனர் (அட்டவணைகள் 1, 2).
Ⅲ.चानिकारिकाகலந்துரையாடல்.
அவாஸ்குலர் நெக்ரோசிஸ் (AVN) வளர்ச்சியைத் தவிர, அருகிலுள்ள ஹியூமரல் எலும்பு முறிவுகளில் (PHFs) மிகவும் பொதுவான சிக்கல், ஹியூமரல் தலை துண்டின் அடுத்தடுத்த சேர்க்கை சரிவுடன் திருகு இடப்பெயர்ச்சி ஆகும். இந்த ஆய்வில், சிமென்ட்-ஸ்க்ரூ பெருக்குதல் 3 மாதங்களில் 95.2% யூனியன் விகிதத்தையும், இரண்டாம் நிலை இடப்பெயர்ச்சி விகிதம் 4.2%, AVN விகிதம் 16.7% மற்றும் மொத்த திருத்த விகிதம் 16.7% ஐயும் விளைவித்தது. திருகுகளின் சிமென்ட் பெருக்குதல் எந்த சேர்க்கை சரிவு இல்லாமல் 4.2% இரண்டாம் நிலை இடப்பெயர்ச்சி விகிதத்தை விளைவித்தது, இது வழக்கமான கோணத் தகடு சரிவுடன் தோராயமாக 13.7-16% உடன் ஒப்பிடும்போது குறைந்த விகிதமாகும். போதுமான உடற்கூறியல் குறைப்பை அடைய முயற்சிகள் மேற்கொள்ளப்பட வேண்டும் என்று நாங்கள் கடுமையாக பரிந்துரைக்கிறோம், குறிப்பாக PHFகளின் கோணத் தகடு சரிவில் இடைநிலை ஹியூமரல் கோர்டெக்ஸின். கூடுதல் திருகு முனை பெருக்குதல் பயன்படுத்தப்பட்டாலும், நன்கு அறியப்பட்ட சாத்தியமான தோல்வி அளவுகோல்களைக் கருத்தில் கொள்ள வேண்டும்.
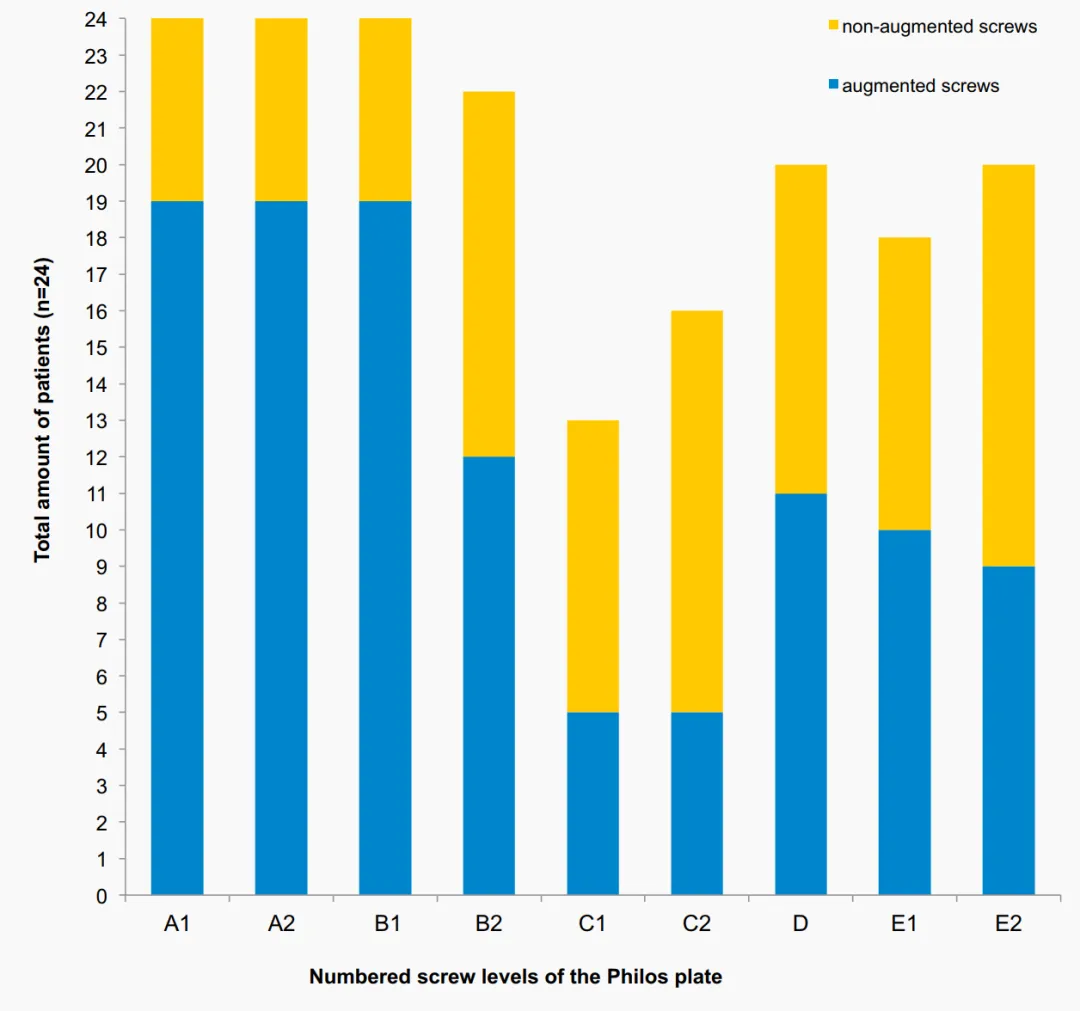
இந்த ஆய்வில் திருகு முனை பெருக்கத்தைப் பயன்படுத்தி 16.7% என்ற ஒட்டுமொத்த திருத்த விகிதம், PHFகளில் பாரம்பரிய கோண நிலைப்படுத்தல் தகடுகளுக்கான முன்னர் வெளியிடப்பட்ட திருத்த விகிதங்களின் குறைந்த வரம்பிற்குள் உள்ளது, இது வயதான மக்களில் 13% முதல் 28% வரை திருத்த விகிதங்களைக் காட்டுகிறது. காத்திருக்க வேண்டாம். ஹெங் மற்றும் பலர் நடத்திய வருங்கால, சீரற்ற, கட்டுப்படுத்தப்பட்ட பல மைய ஆய்வு சிமென்ட் திருகு பெருக்கத்தின் நன்மையைக் காட்டவில்லை. 1 வருட பின்தொடர்தலை முடித்த மொத்தம் 65 நோயாளிகளில், 9 நோயாளிகளிலும், பெருக்க குழுவில் 3 பேரிலும் இயந்திர செயலிழப்பு ஏற்பட்டது. மேம்படுத்தப்படாத குழுவில் 2 நோயாளிகளிலும் (10.3%) மற்றும் 2 நோயாளிகளிலும் (5.6%) AVN காணப்பட்டது. ஒட்டுமொத்தமாக, இரண்டு குழுக்களுக்கும் இடையில் பாதகமான நிகழ்வுகள் மற்றும் மருத்துவ விளைவுகளின் நிகழ்வுகளில் குறிப்பிடத்தக்க வேறுபாடுகள் எதுவும் இல்லை. இந்த ஆய்வுகள் மருத்துவ மற்றும் கதிரியக்க விளைவுகளில் கவனம் செலுத்தியிருந்தாலும், இந்த ஆய்வைப் போல ரேடியோகிராஃப்களை அவை விரிவாக மதிப்பீடு செய்யவில்லை. ஒட்டுமொத்தமாக, கதிரியக்க ரீதியாக கண்டறியப்பட்ட சிக்கல்கள் இந்த ஆய்வில் உள்ளதைப் போலவே இருந்தன. இந்த ஆய்வுகளில் எதுவும் உள்-மூட்டு சிமென்ட் கசிவைப் புகாரளிக்கவில்லை, ஹெங் மற்றும் பலர் இந்த பாதகமான நிகழ்வை ஒரு நோயாளியில் கவனித்தனர். தற்போதைய ஆய்வில், முதன்மை திருகு ஊடுருவல் நிலை C இல் இரண்டு முறை மற்றும் E இல் ஒரு முறை காணப்பட்டது, பின்னர் எந்த மருத்துவ சம்பந்தமும் இல்லாமல் உள்-மூட்டு சிமென்ட் கசிவு ஏற்பட்டது. ஒவ்வொரு திருகுக்கும் சிமென்ட் பெருக்குதல் பயன்படுத்தப்படுவதற்கு முன்பு ஃப்ளோரோஸ்கோபிக் கட்டுப்பாட்டின் கீழ் மாறுபட்ட பொருள் செலுத்தப்பட்டது. இருப்பினும், சிமென்ட் பயன்படுத்துவதற்கு முன்பு எந்தவொரு முதன்மை திருகு ஊடுருவலையும் நிராகரிக்க வெவ்வேறு கை நிலைகளில் வெவ்வேறு ரேடியோகிராஃபிக் காட்சிகள் செய்யப்பட்டு மிகவும் கவனமாக மதிப்பீடு செய்யப்பட வேண்டும். மேலும், பிரதான திருகு ஊடுருவல் மற்றும் அடுத்தடுத்த சிமென்ட் கசிவின் அதிக ஆபத்து காரணமாக நிலை C இல் (திருகு வேறுபட்ட உள்ளமைவு) திருகுகளின் சிமென்ட் வலுவூட்டல் தவிர்க்கப்பட வேண்டும். இந்த எலும்பு முறிவு வடிவத்தில் (2 நோயாளிகளில் காணப்பட்டது) காணப்பட்ட உள்-மூட்டு கசிவுக்கான அதிக சாத்தியக்கூறு காரணமாக, ஹியூமரல் தலை எலும்பு முறிவுகள் உள்ள நோயாளிகளுக்கு சிமென்ட் திருகு முனை பெருக்குதல் பரிந்துரைக்கப்படவில்லை.
VI. முடிவுரை.
PMMA சிமெண்டைப் பயன்படுத்தி கோண-நிலைப்படுத்தப்பட்ட தட்டுகளைக் கொண்ட PHF களின் சிகிச்சையில், சிமென்ட் திருகு முனை பெருக்குதல் என்பது ஒரு நம்பகமான அறுவை சிகிச்சை நுட்பமாகும், இது எலும்புடன் உள்வைப்பை நிலைப்படுத்துவதை மேம்படுத்துகிறது, இதன் விளைவாக ஆஸ்டியோபோரோடிக் நோயாளிகளில் 4.2% குறைந்த இரண்டாம் நிலை இடப்பெயர்ச்சி விகிதம் ஏற்படுகிறது. தற்போதுள்ள இலக்கியங்களுடன் ஒப்பிடும்போது, அவஸ்குலர் நெக்ரோசிஸ் (AVN) அதிகரித்த நிகழ்வு முக்கியமாக கடுமையான எலும்பு முறிவு வடிவங்களில் காணப்பட்டது, மேலும் இது கணக்கில் எடுத்துக்கொள்ளப்பட வேண்டும். சிமென்ட் பயன்படுத்துவதற்கு முன், எந்தவொரு உள் மூட்டு சிமென்ட் கசிவும் கான்ட்ராஸ்ட் மீடியம் நிர்வாகத்தால் கவனமாக விலக்கப்பட வேண்டும். ஹியூமரல் ஹெட் ஃபிராக்சர்களில் உள் மூட்டு சிமென்ட் கசிவு அதிக ஆபத்து இருப்பதால், இந்த எலும்பு முறிவில் சிமென்ட் திருகு முனை பெருக்கத்தை நாங்கள் பரிந்துரைக்கவில்லை.
இடுகை நேரம்: ஆகஸ்ட்-06-2024










