டிரான்ஸ்ஆர்டிகுலர் வெளிப்புற சட்ட பொருத்துதலுக்கு முன்னர் விவரிக்கப்பட்டபடி அறுவை சிகிச்சைக்கு முந்தைய தயாரிப்பு மற்றும் நிலை.
மூட்டுக்குள் எலும்பு முறிவு மறு நிலைப்படுத்தல் மற்றும் சரிசெய்தல்:
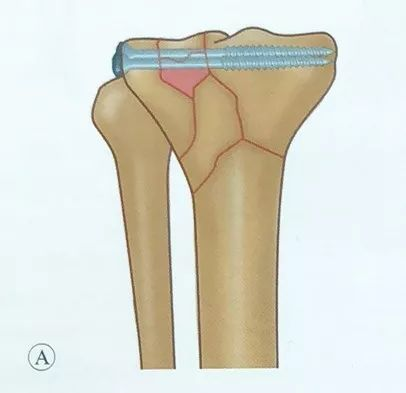
வரையறுக்கப்பட்ட கீறல் குறைப்பு மற்றும் நிலைப்படுத்தல் பயன்படுத்தப்படுகிறது. தாழ்வான மூட்டு மேற்பரப்பின் எலும்பு முறிவை, சிறிய முன்-மீடியல் மற்றும் முன்-லேட்டரல் கீறல்கள் மற்றும் மெனிஸ்கஸுக்குக் கீழே உள்ள மூட்டு காப்ஸ்யூலின் பக்கவாட்டு கீறல் மூலம் நேரடியாகக் காட்சிப்படுத்த முடியும்.
பாதிக்கப்பட்ட மூட்டு இழுவை மற்றும் பெரிய எலும்புத் துண்டுகளை நேராக்க தசைநார்களைப் பயன்படுத்துதல், மற்றும் இடைநிலை சுருக்கத்தை துருவல் மற்றும் பறித்தல் மூலம் மீட்டமைக்க முடியும்.
டைபியல் பீடபூமியின் அகலத்தை மீட்டெடுப்பதில் கவனம் செலுத்துங்கள், மேலும் மூட்டு மேற்பரப்பிற்கு கீழே எலும்பு குறைபாடு இருக்கும்போது, மூட்டு மேற்பரப்பை மீட்டமைக்க துருவி எடுத்த பிறகு மூட்டு மேற்பரப்பை ஆதரிக்க எலும்பு ஒட்டுதலைச் செய்யுங்கள்.
மூட்டு மேற்பரப்பு படி இல்லாதபடி, இடைநிலை மற்றும் பக்கவாட்டு தளங்களின் உயரத்திற்கு கவனம் செலுத்துங்கள்.
மீட்டமைப்பைப் பராமரிக்க, மீட்டமைப்பு கிளாம்ப் அல்லது கிர்ஷ்னர் முள் மூலம் தற்காலிக சரிசெய்தல் பயன்படுத்தப்படுகிறது.
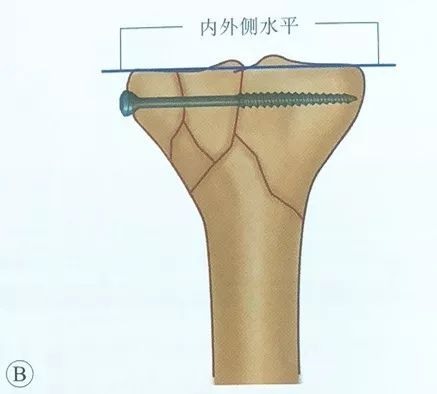
வெற்று திருகுகளை வைப்பது, திருகுகள் மூட்டு மேற்பரப்புக்கு இணையாகவும், சப்காண்ட்ரல் எலும்பில் அமைந்திருக்கவும் வேண்டும், இது பொருத்துதலின் வலிமையை அதிகரிக்கும். திருகுகளைச் சரிபார்க்க அறுவை சிகிச்சைக்குள் எக்ஸ்ரே ஃப்ளோரோஸ்கோபி செய்யப்பட வேண்டும், மேலும் திருகுகளை ஒருபோதும் மூட்டுக்குள் செலுத்தக்கூடாது.
எபிஃபைசல் எலும்பு முறிவு மறுநிலைப்படுத்தல்:
இழுவை பாதிக்கப்பட்ட மூட்டு நீளம் மற்றும் இயந்திர அச்சை மீட்டெடுக்கிறது.
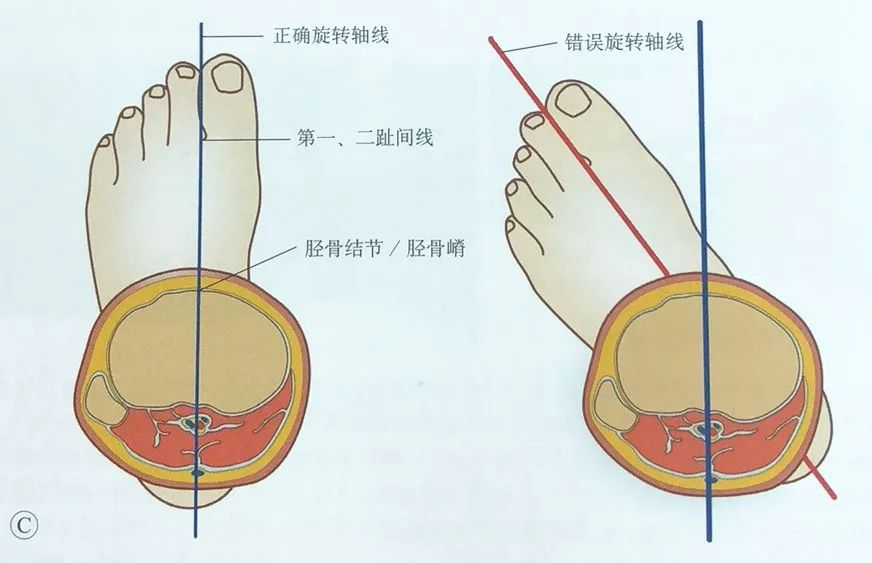
பாதிக்கப்பட்ட மூட்டு சுழற்சி முறையில் இடப்பெயர்ச்சியை சரிசெய்ய, திபியல் டியூபரோசிட்டியை படபடப்பு செய்து, முதல் மற்றும் இரண்டாவது கால்விரல்களுக்கு இடையில் அதை நிலைநிறுத்துவதன் மூலம் கவனமாக இருக்க வேண்டும்.
அருகாமையில் வளையம் பொருத்துதல்
டைபியல் பீடபூமியில் பதற்றம் கம்பி வைப்பதற்கான பாதுகாப்பான மண்டலங்களின் வரம்பு:
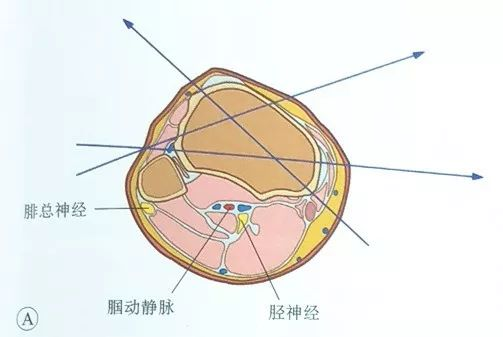
பாப்லிட்டல் தமனி, பாப்லிட்டல் நரம்பு மற்றும் டைபியல் நரம்பு ஆகியவை திபியாவிற்குப் பின்னால் செல்கின்றன, மேலும் பொதுவான பெரோனியல் நரம்பு ஃபைபுலார் தலைக்கு பின்னால் செல்கின்றன. எனவே, ஊசியின் நுழைவு மற்றும் வெளியேறுதல் இரண்டும் திபியல் பீடபூமிக்கு முன்புறமாக செய்யப்பட வேண்டும், அதாவது, ஊசி திபியாவின் இடை எல்லைக்கு முன்புறமாகவும், ஃபைபுலாவின் முன்புற எல்லைக்கு முன்புறமாகவும் எஃகு ஊசியில் நுழைந்து வெளியேற வேண்டும்.
பக்கவாட்டுப் பக்கத்தில், ஊசியை ஃபைபுலாவின் முன்புற விளிம்பிலிருந்து செருகலாம் மற்றும் முன்-மீடியல் பக்கத்திலிருந்து அல்லது இடைப் பக்கத்திலிருந்து வெளியே அனுப்பலாம்; இழுவிசை கம்பி அதிக தசை திசுக்கள் வழியாகச் செல்வதைத் தவிர்க்க, இடைநிலை நுழைவுப் புள்ளி பொதுவாக டைபியல் பீடபூமியின் இடை விளிம்பிலும் அதன் முன் பக்கத்திலும் இருக்கும்.
மூட்டு காப்ஸ்யூலுக்குள் டென்ஷன் வயர் நுழைந்து தொற்று மூட்டுவலி ஏற்படுவதைத் தடுக்க, டென்ஷன் வயரின் நுழைவுப் புள்ளி மூட்டு மேற்பரப்பில் இருந்து குறைந்தது 14 மிமீ இருக்க வேண்டும் என்று இலக்கியத்தில் தெரிவிக்கப்பட்டுள்ளது.
முதல் டென்ஷன் வயரை வைக்கவும்:
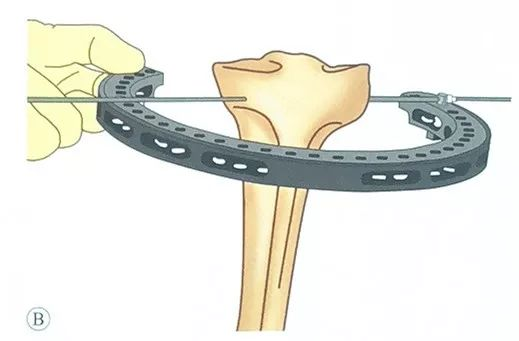
ஒரு ஆலிவ் ஊசியைப் பயன்படுத்தலாம், இது மோதிர ஹோல்டரில் உள்ள பாதுகாப்பு ஊசியின் வழியாகச் செலுத்தப்பட்டு, ஆலிவ் தலையை பாதுகாப்பு ஊசியின் வெளிப்புறத்தில் விட்டுவிடும்.
உதவியாளர் வளைய வைத்திருப்பவரின் நிலையை மூட்டு மேற்பரப்புக்கு இணையாக பராமரிக்கிறார்.
மென்மையான திசு வழியாகவும், டைபியல் பீடபூமி வழியாகவும் ஆலிவ் பின்னை துளைக்கவும், நுழைவு மற்றும் வெளியேறும் புள்ளிகள் ஒரே தளத்தில் இருப்பதை உறுதிசெய்ய அதன் திசையைக் கட்டுப்படுத்த கவனமாக இருங்கள்.
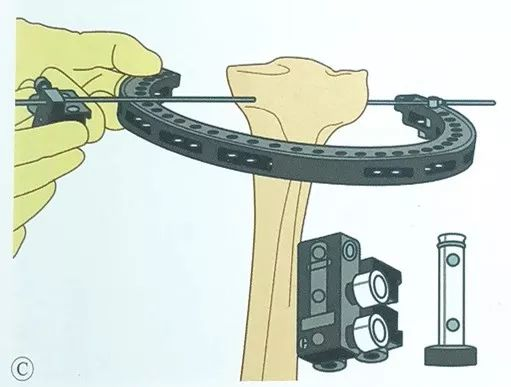
எதிர் பக்கத்திலிருந்து தோலை வெளியே எடுத்த பிறகு, ஆலிவ் தலை பாதுகாப்பு ஊசியைத் தொடும் வரை ஊசியிலிருந்து வெளியே வருவதைத் தொடரவும்.
எதிர்பக்கத்தில் வயர் கிளாம்ப் ஸ்லைடை நிறுவி, ஆலிவ் பின்னை வயர் கிளாம்ப் ஸ்லைடின் வழியாக அனுப்பவும்.
அறுவை சிகிச்சையின் போது எல்லா நேரங்களிலும் வளையச் சட்டத்தின் மையத்தில் டைபியல் பீடபூமியை வைத்திருக்க கவனமாக இருங்கள்.
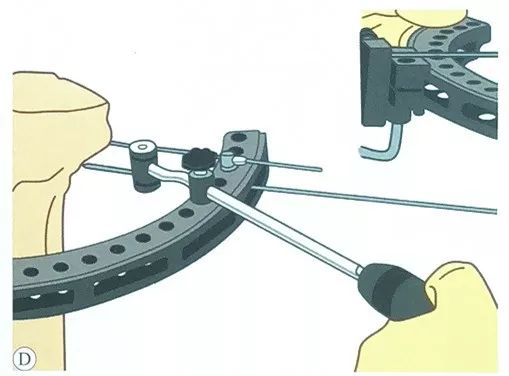
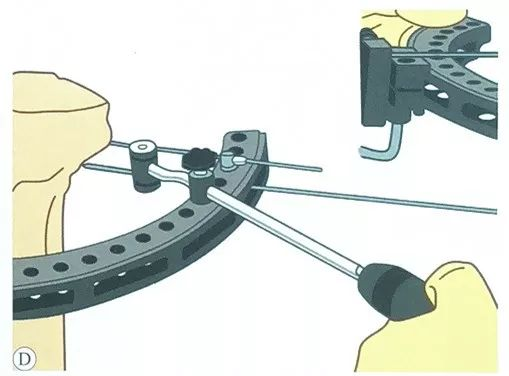
வழிகாட்டி வழியாக, இரண்டாவது இழுவிசை கம்பி இணையாக வைக்கப்படுகிறது, மேலும் கம்பி கிளாம்ப் ஸ்லைடின் எதிர் பக்கத்தின் வழியாகவும் வைக்கப்படுகிறது.
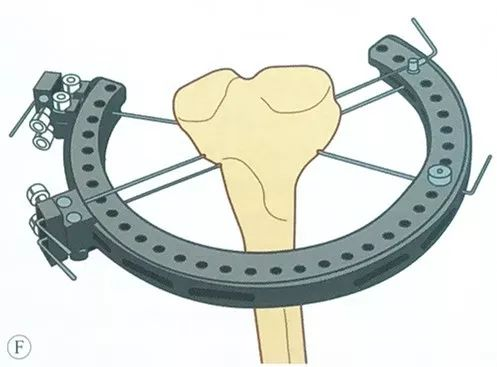
மூன்றாவது டென்ஷன் வயரை முடிந்தவரை பாதுகாப்பான வரம்பில் வைக்கவும், முந்தைய டென்ஷன் வயர் செட் மிகப்பெரிய கோணத்தில் குறுக்குவெட்டுடன் இருக்க வேண்டும், வழக்கமாக இரண்டு செட் எஃகு கம்பிகள் 50° ~ 70° கோணத்தில் இருக்கலாம்.
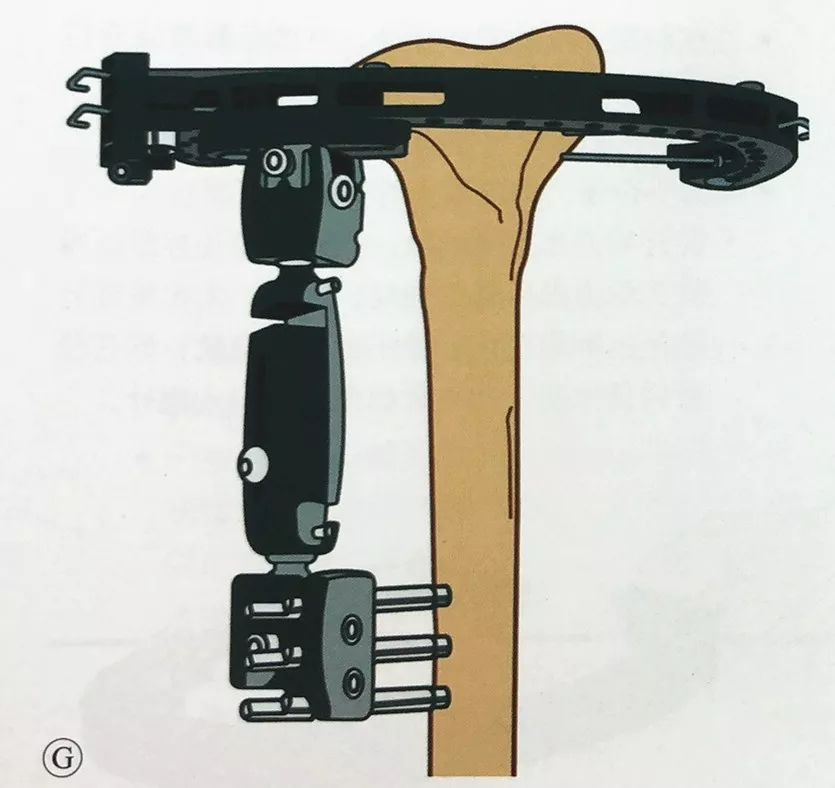
டென்ஷன் வயரில் முன் ஏற்றுதல்: டைட்டனரை முழுமையாக டென்ஷன் செய்து, டென்ஷன் வயரின் நுனியை டைட்டனர் வழியாக செலுத்தி, கைப்பிடியை அழுத்தி, டென்ஷன் வயரில் குறைந்தபட்சம் 1200N முன் ஏற்றுதலைப் பயன்படுத்தவும், பின்னர் L-ஹேண்டில் லாக்கைப் பயன்படுத்தவும்.
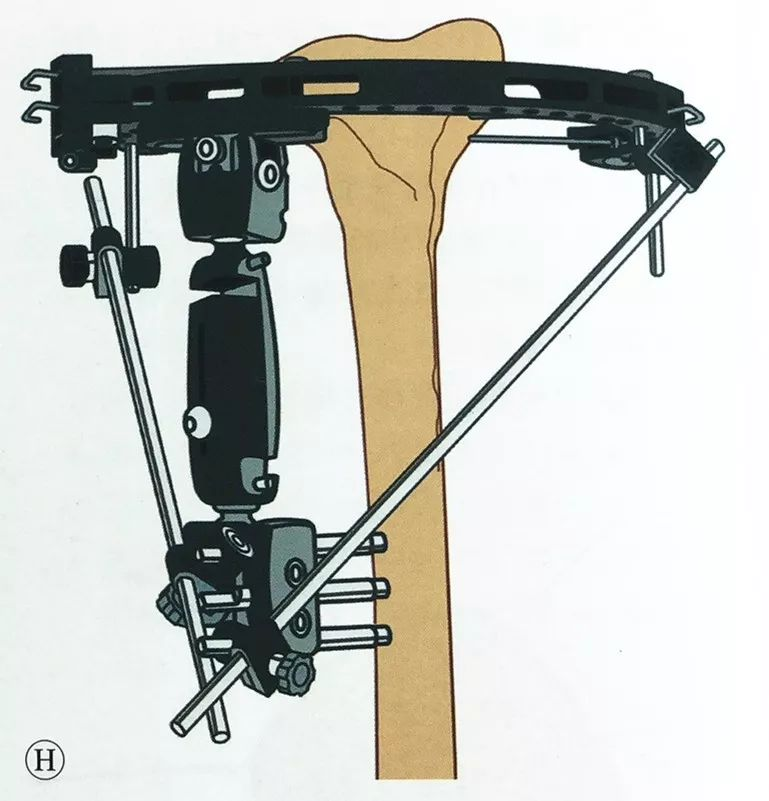
முன்பு விவரிக்கப்பட்டதைப் போல முழங்காலில் வெளிப்புற பொருத்துதல் முறையைப் பயன்படுத்தி, தூர திபியாவில் குறைந்தது இரண்டு ஸ்கான்ஸ் திருகுகளை வைக்கவும், ஒற்றை-கை வெளிப்புற பொருத்துதலை இணைத்து, அதை சுற்றளவு வெளிப்புற பொருத்துதலுடன் இணைக்கவும், மேலும் சரிசெய்தலை முடிப்பதற்கு முன்பு மெட்டாபிசிஸ் மற்றும் திபியல் தண்டு சாதாரண இயந்திர அச்சிலும் சுழற்சி சீரமைப்பிலும் இருப்பதை மீண்டும் உறுதிப்படுத்தவும்.
மேலும் நிலைத்தன்மை தேவைப்பட்டால், வளையச் சட்டத்தை வெளிப்புற பொருத்துதல் கையில் ஒரு இணைக்கும் கம்பியைப் பயன்படுத்தி இணைக்கலாம்.
கீறலை மூடுதல்
அறுவை சிகிச்சை கீறல் அடுக்கு அடுக்குகளாக மூடப்பட்டுள்ளது.
ஊசிப் பாதை ஆல்கஹால் துணி உறைகளால் பாதுகாக்கப்படுகிறது.
அறுவை சிகிச்சைக்குப் பிந்தைய மேலாண்மை
ஃபாஸியல் நோய்க்குறி மற்றும் நரம்பு காயம்
காயம் ஏற்பட்ட 48 மணி நேரத்திற்குள், ஃபாஸியல் கம்பார்ட்மென்ட் சிண்ட்ரோம் இருப்பதைக் கவனித்து தீர்மானிக்க கவனமாக இருக்க வேண்டும்.
பாதிக்கப்பட்ட மூட்டுகளின் வாஸ்குலர் நரம்புகளை கவனமாகக் கவனியுங்கள். இரத்த விநியோகக் குறைபாடு அல்லது முற்போக்கான நரம்பியல் இழப்பு ஆகியவற்றை அவசரகால சூழ்நிலையாகக் கருதி முறையாகக் கையாள வேண்டும்.
செயல்பாட்டு மறுவாழ்வு
அறுவை சிகிச்சைக்குப் பிறகு முதல் நாளில் வேறு காயங்கள் அல்லது பிற நோய்கள் எதுவும் இல்லாவிட்டால் செயல்பாட்டு பயிற்சிகளைத் தொடங்கலாம். உதாரணமாக, குவாட்ரைசெப்ஸின் ஐசோமெட்ரிக் சுருக்கம் மற்றும் முழங்காலின் செயலற்ற இயக்கம் மற்றும் கணுக்காலின் செயலில் இயக்கம்.
ஆரம்பகால சுறுசுறுப்பான மற்றும் செயலற்ற செயல்பாடுகளின் நோக்கம், அறுவை சிகிச்சைக்குப் பிறகு முடிந்தவரை குறுகிய காலத்திற்கு முழங்கால் மூட்டின் அதிகபட்ச இயக்க வரம்பைப் பெறுவதாகும், அதாவது, 4~6 வாரங்களில் முழங்கால் மூட்டின் முழு இயக்க வரம்பையும் முடிந்தவரை பெறுவதாகும். பொதுவாக, அறுவை சிகிச்சை முழங்கால் நிலைத்தன்மை மறுகட்டமைப்பின் நோக்கத்தை அடைய முடிகிறது, இது ஆரம்பகாலத்தை அனுமதிக்கிறது
வீக்கம் குறையும் வரை காத்திருப்பதால் செயல்பாட்டு பயிற்சிகள் தாமதமானால், அது செயல்பாட்டு மீட்சிக்கு உகந்ததாக இருக்காது.
எடை தாங்குதல்: ஆரம்பகால எடை தாங்குதல் பொதுவாக பரிந்துரைக்கப்படுவதில்லை, ஆனால் உள்-மூட்டு எலும்பு முறிவுகளுக்கு குறைந்தது 10 முதல் 12 வாரங்கள் அல்லது அதற்குப் பிறகு பரிந்துரைக்கப்படுகிறது.
காயம் குணமடைதல்: அறுவை சிகிச்சைக்குப் பிறகு 2 வாரங்களுக்குள் காயம் குணமடைவதை உன்னிப்பாகக் கண்காணிக்கவும். காயம் தொற்று அல்லது தாமதமாக குணமடைதல் ஏற்பட்டால், அறுவை சிகிச்சை தலையீடு விரைவில் செய்யப்பட வேண்டும்.
இடுகை நேரம்: ஆகஸ்ட்-16-2024










