இயக்க முறை
(I) மயக்க மருந்து
மேல் மூட்டுகளுக்கு பிராச்சியல் பிளெக்ஸஸ் அடைப்பும், கீழ் மூட்டுகளுக்கு எபிடூரல் அடைப்பு அல்லது சப்அரக்னாய்டு அடைப்பும் பயன்படுத்தப்படுகின்றன, மேலும் பொது மயக்க மருந்து அல்லது உள்ளூர் மயக்க மருந்தும் பொருத்தமானதாகப் பயன்படுத்தப்படலாம்.
(II) பதவி
மேல் மூட்டுகள்: சாய்ந்த நிலையில், முழங்கை வளைந்த நிலையில், மார்பின் முன் முன்கையில்.
கீழ் மூட்டுகள்: 90 டிகிரி முதுகு நீட்டிப்பு நிலையில் மல்லாந்து படுத்திருத்தல், இடுப்பு நெகிழ்வு, கடத்தல், முழங்கால் நெகிழ்வு மற்றும் கணுக்கால் மூட்டு.
(III) செயல்பாட்டு வரிசை
வெளிப்புற ஃபிக்ஸேட்டரின் செயல்பாட்டின் குறிப்பிட்ட வரிசை மீட்டமைப்பு, த்ரெட்டிங் மற்றும் ஃபிக்ஸேஷன் ஆகியவற்றின் மாற்றாகும்.
[செயல்முறை]
அதாவது, எலும்பு முறிவு முதலில் ஆரம்பத்தில் மறுநிலைப்படுத்தப்படுகிறது (சுழற்சி மற்றும் ஒன்றுடன் ஒன்று ஏற்படும் குறைபாடுகளை சரிசெய்தல்), பின்னர் எலும்பு முறிவு கோட்டின் தொலைவில் ஊசிகளால் துளைக்கப்பட்டு ஆரம்பத்தில் சரி செய்யப்படுகிறது, பின்னர் மேலும் மறுநிலைப்படுத்தப்பட்டு எலும்பு முறிவு கோட்டிற்கு அருகிலுள்ள ஊசிகளால் துளைக்கப்படுகிறது, இறுதியாக எலும்பு முறிவின் திருப்திக்கு மறுநிலைப்படுத்தப்பட்டு பின்னர் முழுமையாக சரி செய்யப்படுகிறது. சில சிறப்பு சந்தர்ப்பங்களில், எலும்பு முறிவை நேரடி பின்னிங் மூலமாகவும் சரிசெய்ய முடியும், மேலும் சூழ்நிலை அனுமதிக்கும் போது, எலும்பு முறிவை மறுநிலைப்படுத்தலாம், சரிசெய்யலாம் மற்றும் மீண்டும் சரிசெய்யலாம்.
[எலும்பு முறிவு குறைப்பு]
எலும்பு முறிவு சிகிச்சையில் எலும்பு முறிவு குறைப்பு ஒரு முக்கிய பகுதியாகும். எலும்பு முறிவு திருப்திகரமாக குறைக்கப்படுகிறதா என்பது எலும்பு முறிவு குணப்படுத்துதலின் தரத்தில் நேரடி தாக்கத்தை ஏற்படுத்துகிறது. குறிப்பிட்ட சூழ்நிலைக்கு ஏற்ப எலும்பு முறிவை மூடலாம் அல்லது நேரடி பார்வையில் வைக்கலாம். உடல் மேற்பரப்பு குறித்த பிறகு எக்ஸ்-ரே படலத்தின் படியும் அதை சரிசெய்யலாம். குறிப்பிட்ட முறைகள் பின்வருமாறு.
1. நேரடிப் பார்வையின் கீழ்: திறந்த எலும்பு முறிவு முனைகள் வெளிப்படும் திறந்த எலும்பு முறிவுகளுக்கு, முழுமையான சிதைவுக்குப் பிறகு எலும்பு முறிவை நேரடிப் பார்வையின் கீழ் மீட்டமைக்க முடியும். மூடிய எலும்பு முறிவு கையாளுதலில் தோல்வியுற்றால், 3~5 செ.மீ சிறிய கீறலுக்குப் பிறகு எலும்பு முறிவைக் குறைத்து, துளைத்து, நேரடிப் பார்வையின் கீழ் சரி செய்யலாம்.
2. மூடிய குறைப்பு முறை: முதலில் எலும்பு முறிவை தோராயமாக மீட்டமைத்து, பின்னர் வரிசைக்கு ஏற்ப இயக்கவும், எலும்பு முறிவு கோட்டின் அருகே எஃகு முள் பயன்படுத்தலாம், மேலும் எலும்பு முறிவு திருப்தி அடையும் வரை மீட்டமைக்க உதவ தூக்குதல் மற்றும் குறடு செய்யும் முறையைப் பயன்படுத்தலாம், பின்னர் சரி செய்யப்படுகிறது. உடல் மேற்பரப்பு அல்லது எலும்பு அடையாளங்களின் அடிப்படையில் தோராயமான குறைப்பு மற்றும் சரிசெய்தலுக்குப் பிறகு எக்ஸ்ரே படி சிறிய இடப்பெயர்ச்சி அல்லது கோணலுக்கு பொருத்தமான மாற்றங்களைச் செய்வதும் சாத்தியமாகும். எலும்பு முறிவு குறைப்புக்கான தேவைகள், கொள்கையளவில், உடற்கூறியல் குறைப்பு ஆகும், ஆனால் தீவிரமான சுருக்கப்பட்ட எலும்பு முறிவு, பெரும்பாலும் அசல் உடற்கூறியல் வடிவத்தை மீட்டெடுப்பது எளிதல்ல, இந்த நேரத்தில் எலும்பு முறிவு தொகுதிக்கு இடையில் சிறந்த தொடர்பில் இருக்க வேண்டும், மேலும் ஒரு நல்ல விசைக் கோடு தேவைகளைப் பராமரிக்க வேண்டும்.
[பின்னிங்]
வெளிப்புற எலும்பு பொருத்துதலின் முக்கிய அறுவை சிகிச்சை நுட்பம் பின்னிங் ஆகும், மேலும் பின்னிங்கின் நல்ல அல்லது கெட்ட நுட்பம் எலும்பு முறிவு சரிசெய்தலின் நிலைத்தன்மையை மட்டுமல்ல, கொமொர்பிடிட்டியின் அதிக அல்லது குறைந்த நிகழ்வுகளையும் பாதிக்கிறது. எனவே, ஊசியை நூல் போடும்போது பின்வரும் அறுவை சிகிச்சை நுட்பங்களை கண்டிப்பாக பின்பற்ற வேண்டும்.
1. இணை சேதத்தைத் தவிர்க்கவும்: துளையிடும் இடத்தின் உடற்கூறியல் பகுதியை முழுமையாகப் புரிந்துகொண்டு, முக்கிய இரத்த நாளங்கள் மற்றும் நரம்புகளுக்கு சேதம் ஏற்படுவதைத் தவிர்க்கவும்.
2. கண்டிப்பாக அசெப்டிக் அறுவை சிகிச்சை நுட்பம், ஊசி பாதிக்கப்பட்ட புண் பகுதிக்கு வெளியே 2~3 செ.மீ இருக்க வேண்டும்.
3. கண்டிப்பாக ஊடுருவாத நுட்பங்கள்: அரை ஊசி மற்றும் தடிமனான விட்டம் கொண்ட முழு ஊசியை அணியும்போது, கூர்மையான கத்தியால் எஃகு ஊசியின் நுழைவாயில் மற்றும் வெளியேற்றத்தை 0.5~1 செ.மீ தோல் கீறல் செய்ய வேண்டும்; அரை ஊசியை அணியும்போது, தசையைப் பிரிக்க ஹீமோஸ்டேடிக் ஃபோர்செப்ஸைப் பயன்படுத்தவும், பின்னர் கேனுலாவை வைக்கவும், பின்னர் துளைகளை துளைக்கவும். ஊசியை துளையிடும் போது அல்லது நேரடியாக நூல் போடும் போது அதிவேக பவர் டிரில்லைப் பயன்படுத்த வேண்டாம். ஊசியை நூல் போட்ட பிறகு, ஊசியில் தோலில் ஏதேனும் பதற்றம் இருக்கிறதா என்று சரிபார்க்க மூட்டுகளை நகர்த்த வேண்டும், மேலும் பதற்றம் இருந்தால், தோலை வெட்டி தைக்க வேண்டும்.
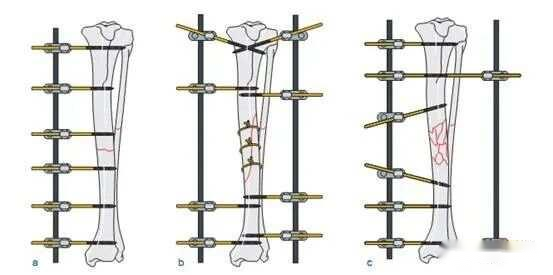
4. ஊசியின் இருப்பிடம் மற்றும் கோணத்தை சரியாகத் தேர்ந்தெடுக்கவும்: ஊசி தசையின் வழியாக முடிந்தவரை குறைவாகச் செல்லக்கூடாது, அல்லது ஊசியை தசை இடைவெளியில் செருக வேண்டும்: ஊசியை ஒற்றைத் தளத்தில் செருகும்போது, எலும்பு முறிவுப் பிரிவில் ஊசிகளுக்கு இடையிலான தூரம் 6 செ.மீ.க்கும் குறைவாக இருக்கக்கூடாது; ஊசியை பல தளங்களில் செருகும்போது, எலும்பு முறிவுப் பிரிவில் ஊசிகளுக்கு இடையிலான தூரம் முடிந்தவரை பெரியதாக இருக்க வேண்டும். ஊசிகளுக்கும் எலும்பு முறிவுக் கோடு அல்லது மூட்டு மேற்பரப்புக்கும் இடையிலான தூரம் 2 செ.மீ.க்கும் குறைவாக இருக்கக்கூடாது. மல்டிபிளானர் ஊசியில் ஊசிகளின் குறுக்கு கோணம் முழு ஊசிகளுக்கு 25°~80° ஆகவும், அரை ஊசிகள் மற்றும் முழு ஊசிகளுக்கு 60°~80° ஆகவும் இருக்க வேண்டும்.
5. எஃகு ஊசியின் வகை மற்றும் விட்டத்தை சரியாகத் தேர்ந்தெடுக்கவும்.
6. ஊசி துளையை ஆல்கஹால் துணி மற்றும் ஸ்டெரைல் துணியால் தட்டையாக மடிக்கவும்.
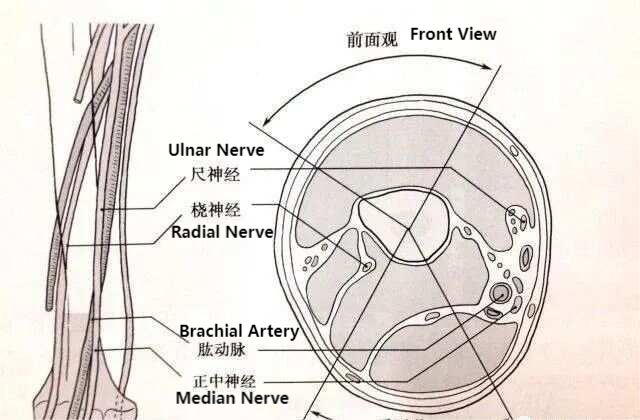
மேல் கையின் வாஸ்குலர் நரம்பு மூட்டையுடன் தொடர்புடைய டிஸ்டல் ஹியூமரல் ஊடுருவும் ஊசியின் நிலை (படத்தில் காட்டப்பட்டுள்ள பிரிவு ஊசியை நூல் போடுவதற்கான பாதுகாப்பு மண்டலமாகும்.)
[ஏற்றுதல் மற்றும் சரிசெய்தல்]
பெரும்பாலான சந்தர்ப்பங்களில் எலும்பு முறிவு குறைப்பு, பின்னிங் மற்றும் பொருத்துதல் மாறி மாறி மேற்கொள்ளப்படுகின்றன, மேலும் முன்னரே தீர்மானிக்கப்பட்ட எஃகு ஊசிகள் துளைக்கப்பட்டவுடன் தேவைக்கேற்ப சரிசெய்தல் முடிக்கப்படுகிறது. நிலையான எலும்பு முறிவுகள் சுருக்கத்துடன் சரி செய்யப்படுகின்றன (ஆனால் சுருக்க விசை அதிகமாக இருக்கக்கூடாது, இல்லையெனில் கோண சிதைவு ஏற்படும்), சுருக்கப்பட்ட எலும்பு முறிவுகள் நடுநிலை நிலையில் சரி செய்யப்படுகின்றன, மேலும் எலும்பு குறைபாடுகள் கவனச்சிதறல் நிலையில் சரி செய்யப்படுகின்றன.
ஒட்டுமொத்த நிர்ணயத்தின் பாணி பின்வரும் சிக்கல்களுக்கு கவனம் செலுத்த வேண்டும்: 1.
1. நிலைப்படுத்தலின் நிலைத்தன்மையைச் சோதிக்கவும்: மூட்டு, நீளமான வரைதல் அல்லது பக்கவாட்டு எலும்பு முறிவு முனையைத் தள்ளுவதை சூழ்ச்சி செய்வதே முறை; நிலையான நிலையான எலும்பு முறிவு முனையில் எந்த செயல்பாடும் இருக்கக்கூடாது அல்லது ஒரு சிறிய அளவு மீள் செயல்பாடு மட்டுமே இருக்க வேண்டும். நிலைத்தன்மை போதுமானதாக இல்லாவிட்டால், ஒட்டுமொத்த விறைப்பை அதிகரிக்க பொருத்தமான நடவடிக்கைகள் எடுக்கப்படலாம்.
2. எலும்பு வெளிப்புற ஃபிக்ஸேட்டரிலிருந்து தோலுக்கான தூரம்: மேல் மூட்டுக்கு 2~3cm, கீழ் மூட்டுக்கு 3~5cm, தோல் சுருக்கத்தைத் தடுக்கவும், அதிர்ச்சி சிகிச்சையை எளிதாக்கவும், வீக்கம் தீவிரமாக இருக்கும்போது அல்லது காயம் அதிகமாக இருக்கும்போது, தூரத்தை ஆரம்ப கட்டத்தில் பெரியதாக விடலாம், மேலும் வீக்கம் குறைந்து, அதிர்ச்சி சரிசெய்யப்பட்ட பிறகு தூரத்தைக் குறைக்கலாம்.
3. கடுமையான மென்மையான திசு காயம் ஏற்படும் போது, காயமடைந்த மூட்டு தொங்கவிடப்பட்டதாகவோ அல்லது மேல்நோக்கிச் செல்லும்படியோ சில பாகங்களைச் சேர்க்கலாம், இதனால் மூட்டு வீக்கத்தை எளிதாக்கவும் அழுத்தக் காயத்தைத் தடுக்கவும் முடியும்.
4. எலும்புத் தொகுப்பின் எலும்பு வெளிப்புற சரிசெய்தல் மூட்டுகளின் செயல்பாட்டு உடற்பயிற்சியைப் பாதிக்கக்கூடாது, கீழ் மூட்டு சுமையின் கீழ் நடக்க எளிதாக இருக்க வேண்டும், மேலும் மேல் மூட்டு அன்றாட நடவடிக்கைகள் மற்றும் சுய பாதுகாப்புக்கு எளிதாக இருக்க வேண்டும்.
5. எஃகு ஊசியின் முனையை எஃகு ஊசி பொருத்துதல் கிளிப்பில் சுமார் 1 செ.மீ வரை வெளிப்படுத்தலாம், மேலும் ஊசியின் அதிகப்படியான நீளமான வால் துண்டிக்கப்பட வேண்டும். தோலில் துளையிடவோ அல்லது தோலை வெட்டவோ கூடாது என்பதற்காக ஊசியின் முனையை ஒரு பிளாஸ்டிக் தொப்பி முத்திரை அல்லது டேப் மூலம் சுற்றவும்.
[சிறப்பு நிகழ்வுகளில் எடுக்க வேண்டிய நடவடிக்கைகள்]
பல காயங்கள் உள்ள நோயாளிகளுக்கு, தீவிர காயங்கள் அல்லது உயிர்த்தெழுதல் சிகிச்சையின் போது உயிருக்கு ஆபத்தான காயங்கள், அதே போல் களத்தில் முதலுதவி அல்லது தொகுதி காயங்கள் போன்ற அவசரகால சூழ்நிலைகளில், ஊசியை முதலில் திரித்து பாதுகாப்பாக வைத்து, பின்னர் மீண்டும் சரிசெய்து, சரிசெய்து, பொருத்தமான நேரத்தில் பாதுகாக்கலாம்.
[பொதுவான சிக்கல்கள்]
1. ஊசி துளை தொற்று; மற்றும்
2. தோல் சுருக்க நெக்ரோசிஸ்; மற்றும்
3. நரம்பு இரத்த நாளக் காயம்
4. எலும்பு முறிவு தாமதமாக குணமடைதல் அல்லது குணமடையாமல் இருத்தல்.
5. உடைந்த ஊசிகள்
6. முள் பாதை எலும்பு முறிவு
7. மூட்டு செயலிழப்பு
(IV) அறுவை சிகிச்சைக்குப் பிந்தைய சிகிச்சை
அறுவை சிகிச்சைக்குப் பிந்தைய முறையான சிகிச்சையானது சிகிச்சையின் செயல்திறனை நேரடியாகப் பாதிக்கிறது, இல்லையெனில் துளை தொற்று மற்றும் எலும்பு முறிவு ஏற்படாமல் இருப்பது போன்ற சிக்கல்கள் ஏற்படக்கூடும். எனவே, போதுமான கவனம் செலுத்தப்பட வேண்டும்.
[பொது சிகிச்சை]
அறுவை சிகிச்சைக்குப் பிறகு, காயமடைந்த மூட்டு உயர்த்தப்பட வேண்டும், மேலும் காயமடைந்த மூட்டு இரத்த ஓட்டம் மற்றும் வீக்கத்தைக் கவனிக்க வேண்டும்; மூட்டு நிலை அல்லது வீக்கம் காரணமாக எலும்பு வெளிப்புற ஃபிக்ஸேட்டரின் கூறுகளால் தோல் அழுத்தப்படும்போது, அதை சரியான நேரத்தில் கையாள வேண்டும். தளர்வான திருகுகளை சரியான நேரத்தில் இறுக்க வேண்டும்.
[தொற்றுகளைத் தடுத்தல் மற்றும் சிகிச்சை செய்தல்]
வெளிப்புற எலும்பு சரிசெய்தலுக்கு, துளை தொற்றைத் தடுக்க நுண்ணுயிர் எதிர்ப்பிகள் அவசியமில்லை. இருப்பினும், எலும்பு முறிவு மற்றும் காயத்திற்கு ஏற்ப நுண்ணுயிர் எதிர்ப்பிகளுடன் சிகிச்சையளிக்கப்பட வேண்டும். திறந்த எலும்பு முறிவுகளுக்கு, காயம் முழுமையாக அகற்றப்பட்டிருந்தாலும் கூட, நுண்ணுயிர் எதிர்ப்பிகள் 3 முதல் 7 நாட்களுக்குப் பயன்படுத்தப்பட வேண்டும், மேலும் பாதிக்கப்பட்ட எலும்பு முறிவுகளுக்கு ஏற்ப நீண்ட காலத்திற்கு நுண்ணுயிர் எதிர்ப்பிகள் கொடுக்கப்பட வேண்டும்.
[பின்ஹோல் பராமரிப்பு]
வெளிப்புற எலும்பு சரிசெய்தலுக்குப் பிறகு, ஊசி துளைகளை தொடர்ந்து பராமரிக்க அதிக வேலை தேவைப்படுகிறது. முறையற்ற ஊசி துளை பராமரிப்பு ஊசி துளை தொற்றுக்கு வழிவகுக்கும்.
1. பொதுவாக அறுவை சிகிச்சைக்குப் பிறகு 3வது நாளில் ஒரு முறை டிரஸ்ஸிங் மாற்றப்படும், மேலும் ஊசி துளையிலிருந்து கசிவு ஏற்படும் போது ஒவ்வொரு நாளும் டிரஸ்ஸிங்கை மாற்ற வேண்டும்.
2. 10 நாட்களுக்கு மேல், ஊசித் துளையின் தோல் நார்ச்சத்துடன் மூடப்பட்டிருக்கும், அதே நேரத்தில் சருமத்தை சுத்தமாகவும் வறண்டதாகவும் வைத்திருக்கும் அதே வேளையில், ஒவ்வொரு 1~2 நாட்களுக்கும் ஊசித் துளை தோலில் 75% ஆல்கஹால் அல்லது அயோடின் ஃப்ளோரைடு கரைசலைத் தடவலாம்.
3. துளையில் தோலில் பதற்றம் இருக்கும்போது, பதற்றத்தைக் குறைக்க பதற்றப் பக்கத்தை சரியான நேரத்தில் வெட்ட வேண்டும்.
4. எலும்பு வெளிப்புற ஃபிக்ஸேட்டரை சரிசெய்யும்போது அல்லது உள்ளமைவை மாற்றும்போது அசெப்டிக் செயல்பாட்டில் கவனம் செலுத்துங்கள், மேலும் துளை மற்றும் எஃகு ஊசியைச் சுற்றியுள்ள தோலை வழக்கமாக கிருமி நீக்கம் செய்யுங்கள்.
5. பின்ஹோல் பராமரிப்பின் போது குறுக்கு-தொற்று ஏற்படுவதைத் தவிர்க்கவும்.
6. ஊசி துளை தொற்று ஏற்பட்டவுடன், சரியான நேரத்தில் சரியான அறுவை சிகிச்சை மேற்கொள்ளப்பட வேண்டும், மேலும் காயமடைந்த மூட்டு ஓய்வெடுக்க உயர்த்தப்பட வேண்டும் மற்றும் பொருத்தமான நுண்ணுயிர் எதிர்ப்பிகளைப் பயன்படுத்த வேண்டும்.
[செயல்பாட்டு பயிற்சி]
சரியான நேரத்தில் மற்றும் சரியான செயல்பாட்டு உடற்பயிற்சி மூட்டு செயல்பாட்டை மீட்டெடுப்பதற்கு மட்டுமல்லாமல், எலும்பு முறிவு குணப்படுத்தும் செயல்முறையை ஊக்குவிக்க இரத்த இயக்கவியலை மறுகட்டமைப்பதற்கும் மன அழுத்தத்தைத் தூண்டுவதற்கும் பங்களிக்கிறது. பொதுவாக, அறுவை சிகிச்சைக்குப் பிறகு 7 நாட்களுக்குள் தசைச் சுருக்கம் மற்றும் மூட்டு செயல்பாடுகளை படுக்கையில் மேற்கொள்ளலாம். மேல் மூட்டுகள் கைகளை கிள்ளுதல் மற்றும் பிடிப்பது மற்றும் மணிக்கட்டு மற்றும் முழங்கை மூட்டுகளின் தன்னியக்க இயக்கங்களை மேற்கொள்ளலாம், மேலும் சுழற்சி பயிற்சிகளை 1 வாரம் கழித்து தொடங்கலாம்; கீழ் மூட்டுகள் 1 வாரம் கழித்து அல்லது காயம் குணமடைந்த பிறகு ஊன்றுகோல்களின் உதவியுடன் படுக்கையை விட்டு ஓரளவு வெளியேறலாம், பின்னர் படிப்படியாக 3 வாரங்களுக்குப் பிறகு முழு எடை தாங்கி நடக்கத் தொடங்கலாம். செயல்பாட்டு உடற்பயிற்சியின் நேரம் மற்றும் முறை நபருக்கு நபர் மாறுபடும், முக்கியமாக உள்ளூர் மற்றும் அமைப்பு ரீதியான நிலைமைகளைப் பொறுத்து மாறுபடும். உடற்பயிற்சியின் செயல்பாட்டில், ஊசி துளை சிவப்பு, வீக்கம், வலி மற்றும் பிற அழற்சி வெளிப்பாடுகள் தோன்றினால், செயல்பாட்டை நிறுத்த வேண்டும், பாதிக்கப்பட்ட மூட்டு படுக்கை ஓய்வுக்கு உயர்த்த வேண்டும்.
[வெளிப்புற எலும்பு பொருத்தும் கருவியை அகற்றுதல்]
எலும்பு முறிவு குணப்படுத்துவதற்கான மருத்துவ அளவுகோல்களை எலும்பு முறிவு அடைப்பை அகற்றும்போது, எலும்பு முறிவின் குணப்படுத்தும் வலிமையை துல்லியமாக தீர்மானிக்க வேண்டும், மேலும் எலும்பின் குணப்படுத்தும் வலிமையையும் வெளிப்புற எலும்பு நிலைப்படுத்தலின் வெளிப்படையான சிக்கல்களையும் தீர்மானிப்பதில் உறுதியாக இல்லாமல், குறிப்பாக பழைய எலும்பு முறிவு, சிதைந்த எலும்பு முறிவு மற்றும் எலும்பு ஒன்றிணையாமை போன்ற நிலைமைகளுக்கு சிகிச்சையளிக்கும் போது, வெளிப்புற எலும்பு நிலைப்படுத்தலை முன்கூட்டியே அகற்றக்கூடாது.
இடுகை நேரம்: ஆகஸ்ட்-29-2024










